乳がん検診、マンモグラフィーと超音波検査、どちらを受けたらよいですか?
超音波検査超音波を使って乳房の中の様子を画像で見る検査です。放射線を使わず、体への負担が少ないのが特徴です。高濃度乳房でのしこり発見に優れています。とマンモグラフィー乳房を挟んでレントゲン撮影する検査です。乳房全体を広く見ることができ、特に小さな石灰化を発見するのに優れています。乳がん検診の中心となる検査方法です。の特徴について学んでいく中で、「高濃度乳房」という言葉が何度も出てくることに気づかれたかもしれません。実は、この乳房の密度というポイントが、あなたに合った検査を選ぶときの大切な判断材料になるのです。
「高濃度乳房」が検査選択の鍵を握る理由
先ほどから何度も「高濃度乳房」という言葉が出てきましたが、これが検査の選び方にどれほど大きく関わるのかを、もう少し詳しくお話しします。
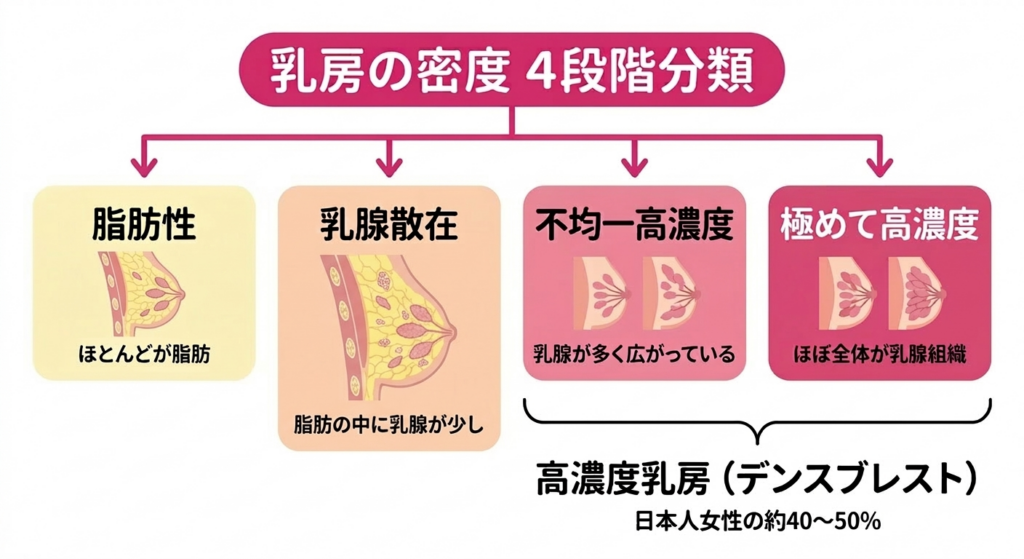
乳房の密度は、マンモグラフィーの画像をもとに4段階に分けられます。脂肪性乳房の密度分類の一つで、乳房がほぼ脂肪で構成されている状態です。マンモグラフィー検査で見やすく、乳がんのリスクも比較的低いとされています。(ほとんどが脂肪)、乳腺散在乳房の密度分類の一つで、脂肪の中に乳腺組織が少し混在している状態です。見つけやすさと見つけにくさの中程度です。(脂肪の中に乳腺が少しある)、不均一高濃度乳房の密度分類の一つで、脂肪の中に乳腺組織が多く、ばらついて広がっている状態です。マンモグラフィーで見つけにくくなり、乳がんのリスクも高まります。(乳腺が多く、ばらついて広がっている)、そして極めて高濃度(ほぼ全体が乳腺組織)の4つです。このうち後ろの二つ、不均一高濃度と極めて高濃度を合わせて「高濃度乳房(デンスブレスト)乳房の中に乳腺組織が多く、脂肪が少ない状態のことです。マンモグラフィー検査で見つけにくくなる特徴があり、乳がんのリスクも高くなります。日本人女性の約40~50%がこの状態です。」と呼びます。日本人女性の約40〜50%がこれに当てはまるというデータもあり、けっしてめずらしいことではありません。
高濃度乳房の方にとって大事なのは、マンモグラフィーで見つけにくくなるだけではなく、乳房の密度が高いこと自体が乳がんのリスクにも関係することです。脂肪が多い乳房の方と比べると、極めて高濃度の方では乳がんになるリスクが約4〜6倍高いという報告があります。つまり、いちばん見つけにくい方が、いちばん丁寧に見つけなければならない方でもある、という少し難しい問題があるのです。
この問題に対応するため、アメリカでは多くの州で、高濃度乳房であることを受診者に知らせる法律(Breast Density Notification Law)が作られており、2024年にはFDA(アメリカ食品医薬品局)が全米で通知を義務づけました。日本でも近年、検診結果に乳房の濃度を書く動きが広がってきていますが、まだ全国で同じ形にはなっていません。
ご自身の乳房の密度がどの分類に入るのかを知ることは、これからの検査の計画を立てるうえでとても大切です。マンモグラフィーを受けたことがある方は、検診結果のお知らせに乳房の濃度について書かれていないか見てみてください。もし書かれていない場合でも、検査を受けた施設にたずねれば教えてもらえることが多いです。高濃度乳房と言われた方は、マンモグラフィーに加えて超音波検査も受けることを前向きに考える価値があります。
二つの検査を組み合わせることで見えてくるもの
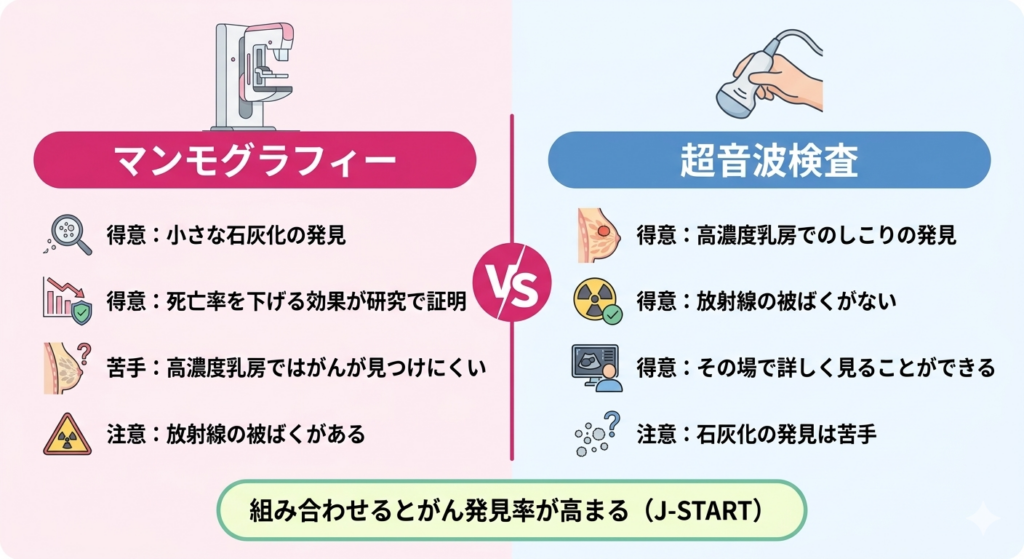
ここまでの話をまとめると、マンモグラフィーは小さな石灰化乳房の中にカルシウムが沈着してできる小さな白い像のことです。良性のものが多いですが、乳がんの初期段階で見られることもあるため、詳しい検査が必要になります。を見つけることと、死亡率を下げる効果が臨床研究で示されている点に強みがあり、超音波検査は高濃度乳房でのしこりの発見や、その場で詳しく見ることに強みがあります。それぞれに得意なことと苦手なことがあるので、二つを組み合わせるのがとても理にかなった方法だとわかっていただけると思います。
実際の診療では、マンモグラフィーで乳房全体を広く見て、超音波で気になるところを詳しく調べる、という使い方がよく行われます。検診の場面でも、マンモグラフィーと超音波の両方を同じ日に受けることで、どちらか一つだけでは見つけにくかったがんを見つけられる可能性が高くなります。先にご紹介したJ-STARTの結果は、まさにこの組み合わせの効果を科学的に示したものでした。
ただし、検査は多ければ多いほどよい、というわけではありません。検査の数が増えると、偽陽性検査の結果で『詳しい検査が必要です』と判定されたが、実際には病気がない場合のことです。これにより不安が増したり、不要な追加検査を受けることになります。(本当はがんではないのに「詳しい検査が必要です」と言われること)も増えやすくなります。偽陽性は、必要のない不安や追加の検査につながるため、がんを見逃さない力と、がんでないものを正しく見分ける力とのバランスを考えることが大切です。このバランスをどこで取るかは、その人のリスクに応じて考える必要があり、すべての人に同じやり方が合うわけではありません。
最近では、マンモグラフィーをさらに発展させた「トモシンセシス(3Dマンモグラフィー)乳房をいろいろな角度からレントゲン撮影し、薄い断面画像を作る検査です。組織の重なりが減り、特に高濃度乳房でのがん発見率が高くなります。」も広がってきています。これは乳房をいろいろな角度から撮影し、薄い断面の画像を作る技術で、組織の重なりを少なくすることで、これまでのマンモグラフィーより高濃度乳房でも見つけやすくなるとされています。また、造影剤を使うMRI検査磁力を使って乳房の詳細な画像を作る検査です。乳がんを見つける力が非常に高く、遺伝子変化のある高リスク患者に定期的に勧められます。放射線を使いません。は、乳がんを見つける力がとても高い検査として知られており、BRCA遺伝子乳がんや卵巣がんのリスクを高める遺伝子です。この遺伝子に変化があると、乳がんになる確率が大幅に上がるため、より厳密な検査や予防策が必要になります。の変化があるなどリスクの高い方には、定期的なMRI検査がすすめられています。検査の方法は少しずつ進歩していますが、まずはマンモグラフィーと超音波という基本の二つの検査の違いを知ることが、すべての出発点になります。
医師に伝えておきたいこと、聞いておきたいこと
検診を受けるときや、どの検査を受けるか考えるときには、担当の医師にいくつかのことを伝え、またいくつかのことを聞いておくと、自分に合った検査の計画を立てやすくなります。
まず伝えていただきたいことで最も大切なのは、家族歴家族(両親や兄弟姉妹など)の病歴のことです。特に乳がんや卵巣がんの家族歴があると、自分の乳がんリスク判断に重要な情報になります。です。お母さん、姉妹、娘さんなどの近い血縁者に乳がんになった方がいるかどうかは、リスクを考えるうえでとても大事な情報です。できれば何歳ごろに発症したかも伝えていただけると助かります。さらに、卵巣がんの家族歴も乳がんのリスクに関係しますので、あわせて伝えてください。BRCA1/2の遺伝子検査を受けたことがある方は、その結果も知らせていただきたいですし、そうした検査を知らなかった方には、家族歴によっては遺伝カウンセリング遺伝に関する専門家が、遺伝子検査の内容や結果の意味について、わかりやすく説明し相談に乗る医療サービスです。検査を受けるかどうかの判断を助けます。をご案内することもあります。
これまでの検査歴も大切です。以前にマンモグラフィーで「高濃度乳房」と言われたことがあるか、精密検査検診で異常の可能性が指摘された際に行う、より詳しい検査のことです。乳がんかどうか、または良性かどうかを確定するために重要な検査です。を受けたことがあるか、生検を受けたことがあるかなどは、これからの検査計画を考えるうえで参考になります。また、ホルモン補充療法更年期症状を和らげるため、女性ホルモンを補う治療法です。使用することで乳がんのリスクがやや高まる可能性があるため、病歴情報として医師に伝える必要があります。や飲み薬の避妊薬を使ったことがあるかどうかは、乳がんのリスクに関わるため、婦人科に通っていることも含めて教えていただけると役立ちます。
聞いておきたいこととしては、まず「私の乳房の濃度はどのくらいですか」という質問があります。これがわかると、超音波を追加したほうがよいかどうかを考える材料になります。「私の場合、どのくらいの間隔で検診を受けるのがよいですか」という質問も大切です。私の考える適切な検査は40歳を超えると乳がんのリスクが高まるため、1年に1回のマンモグラフィーが基本ですが、超音波の追加を是非お勧めしたいと考えています。
検診で「異常なし」と言われても、そのあとに乳房のしこり、皮膚の変化、乳頭からの分泌などに気づいたら、次の検診を待たずに受診することが重要です。検診は定期的に調べるためのものであり、症状があるときの受診を遅らせてよい理由にはなりません。

検診で「要精密検査」と言われたら
検診の結果で「要精密検査」と書かれていると、とても不安になるのは当然です。ですが、まず知っておいていただきたいのは、要精密検査という結果がそのまま「がんです」という意味ではない、ということです。マンモグラフィーで要精密検査になる方は、受診した人全体の約5〜10%ほどいますが、その中で実際にがんと診断されるのは約5〜10%です。つまり、検診を受けた全体から見ると0.3〜0.5%ほどです。多くの方は、詳しい検査の結果、良性だったり、問題なしと判断されたりします。
とはいえ、だからといって精密検査を後回しにしてよいわけではありません。「たぶん大丈夫だろう」と自分で判断して放ってしまう方も残念ながらいますが、もし本当にがんだった場合、時間がたつことは病気の進み方に関わります。精密検査をきちんと受けることは、検診の効果を十分に生かすために欠かせません。早く見つけて早く治療する流れは、ここで止めてはいけないのです。
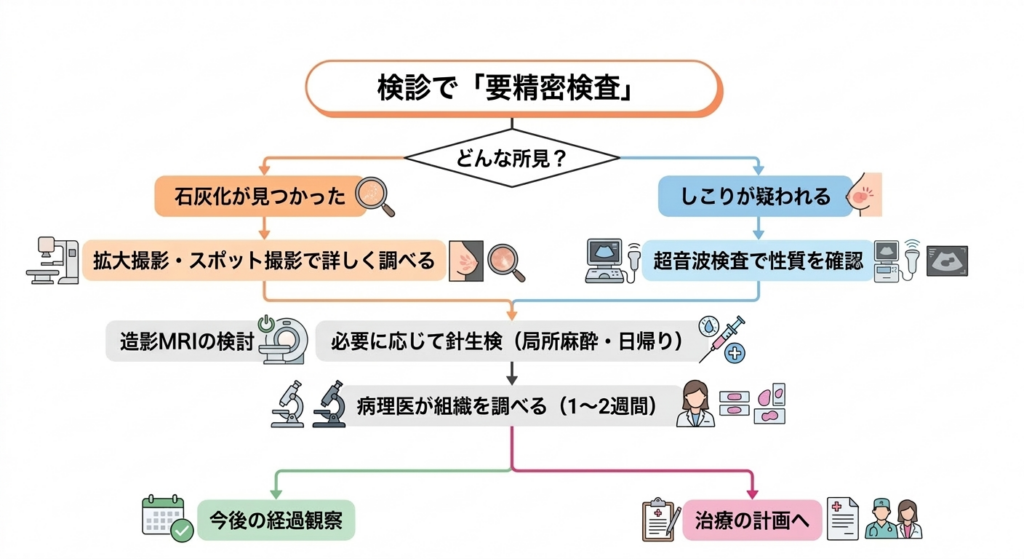
精密検査の内容は、検診でどのような所見が見つかったかによって変わります。マンモグラフィーで石灰化が見つかった場合は、拡大撮影石灰化が見つかった場合に、その部分を大きく撮影してさらに詳しく調べる方法です。石灰化の形や広がり方を詳細に確認します。やスポット撮影気になる部分を圧迫して撮影し、その領域を詳しく調べるマンモグラフィーの撮影法です。石灰化やしこりの詳細な形状を確認するのに使われます。をして、その形や広がり方をさらに詳しく調べます。しこりが疑われる場合は、超音波検査でその性質を確認し、必要に応じて針生検細い針を刺して、しこりの一部を取り出し、顕微鏡で細胞や組織を調べる検査です。日帰りで受けられ、局所麻酔を使うため痛みは強くありません。良悪性の最終判定に使われます。(細い針でしこりの一部を取り、顕微鏡で細胞や組織を調べる検査)を行います。超音波で見ながら行う針生検は、日帰りで受けられることが多く、局所麻酔を使うため、検査中の痛みは強くありません。
針生検の結果が出るまでには、ふつう1〜2週間ほどかかります。この時間はとても長く感じられるかもしれませんが、正しい診断のためには、病理医顕微鏡で組織や細胞を見て、病気かどうか、どのような病気かを診断する医師です。針生検で取った組織を詳しく検査して、正確な診断を下します。が組織を丁寧に見る時間が必要です。結果を聞きに来られたときには、良性なら今後どう見ていくかを、もし悪性ならこれからの治療について、順番にわかりやすく説明します。
検診のその先にある「継続」という大切な習慣
乳がん検診は、一度受けて終わりではなく、続けて受けることで意味が大きくなります。がんは急に現れるものではなく、長い時間をかけて少しずつ大きくなることが多いため、定期的に画像を残していくことで、小さな変化に早く気づける可能性が高くなります。
検診を続けるための具体的な行動についてお伝えします。まず、40歳になったらマンモグラフィー検診を始め、少なくとも2年に1回は受ける習慣をつけてください。お住まいの自治体の検診制度を使えば、費用の負担を少なくできることが多いので、市区町村のホームページや保健センターで確認してみるとよいでしょう。高濃度乳房とわかっている方や、家族歴などのリスクがある方は、マンモグラフィーに加えて超音波検査を受けることも考えてください。人間ドックや任意の検診では、二つの検査を同じ日に受けられる施設も多くあります。
検診と検診の間にも、月に1回の自己検診(セルフチェック)毎月自分で乳房を触って、しこりや皮膚の変化、分泌がないかを確認する習慣のことです。検診の代わりにはなりませんが、異変の早期発見に役立ちます。をすることがすすめられます。お風呂やシャワーのときに、指の腹を使って乳房全体をやさしく触ってみてください。しこり、皮膚のへこみやつっぱり、乳頭からの血の混じった分泌などがあれば、次の検診を待たずに乳腺外科を受診してください。自己検診は画像検査の代わりにはなりませんが、自分の乳房のいつもの状態を知っておくことで、変化に気づきやすくなるという大事な意味があります。
これまでの検査画像や結果のお知らせは、できるだけ保管しておくことをおすすめします。別の医療機関にかかるときも、前回の画像と比べることで診断の正確さが高まります。万が一精密検査を指示された際は、検診の画像検査結果がデジタルデータでもらえる場合は、CD-ROMなどで以前の検査データも含めて専門医にみて貰うことで、診断がスムースに進むことが多いのです。
自分に合った検査を選ぶために
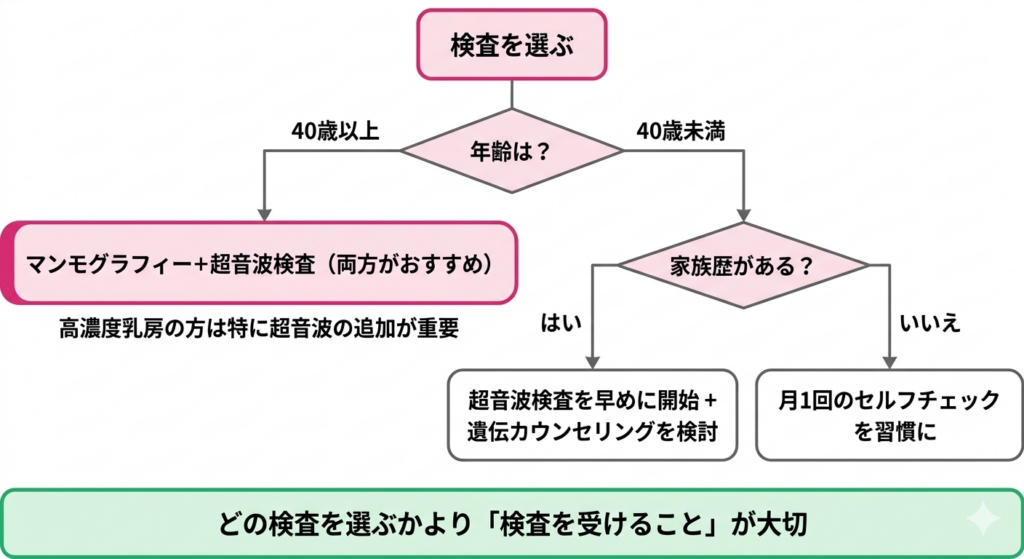
ここまでの内容をふまえると、「マンモグラフィーと超音波のどちらを受けるべきか」という最初の問いへの答えは、多くの方にとって「どちらか一つではなく、うまく使い分ける、または組み合わせること」になります。ただし、どう組み合わせるかは、年齢、乳房の密度、家族歴、遺伝的な背景、これまでの検査結果、さらには生活の事情も含めて、全体で考える必要があります。
これは私の個人的な意見ですが、40歳以上であれば、マンモグラフィーと超音波検査の両方を定期的に受けることをお勧めします。どうしても片方だけという場合は、まず自分の乳房の密度を確認し、高濃度乳房なら超音波を優先して考える、という流れがわかりやすい方法です。40歳未満でまだ検診の対象ではないけれど家族歴が気になる方も、高濃度乳房である方が多いので、超音波検査を選ぶのが自然だと考えます。
最後にいちばん強くお伝えしたいのは、どの検査を選ぶか以上に、「検査を受けること」そのものが大切だということです。日本で乳がん検診を受けている人の割合は約47%で、欧米の70〜80%と比べるとまだ低い状態です。どれだけよい検査があっても、受けなければそのよさを生かすことはできません。この記事を読んだことをきっかけに、次の検診の予約を入れていただければ、それがいちばん意味のある一歩になるはずです。
まとめ:二つの検査を正しく理解し、賢く活用する
マンモグラフィーは、小さな石灰化を含む早い段階の変化を見つけるのが得意で、死亡率を下げる効果が大きな研究で確かめられている、検診の中心となる検査です。一方、超音波検査は高濃度乳房でのしこりの発見に強く、放射線の被ばくがなく、体への負担も少ない検査です。二つの検査は、お互いの苦手なところを補い合えるため、その人のリスクに応じて組み合わせることが最もよい方法になります。高濃度乳房の方や家族歴のある方では、超音波を組み合わせることで発見率が上がることが、J-STARTなどの研究で示されています。そのため、自分の乳房の密度を知ることが、検査計画の出発点になります。今後はトモシンセシスやAIによる画像の読み取り支援など、新しい技術もさらに進んでいくでしょう。ご自身の乳房の特徴を知り、それに合った検査を適切な間隔で続けること――それが乳がんを早く見つけるための、最も確かで大切な行動です。
📖 乳がん検診、マンモグラフィーと超音波検査、どちらを受けたらよいですか?(3/3)
