乳がんとはどのような病気ですか?〜病気の全体像を把握しよう
ここまでで、乳がんがどのようにして発生するのか、そしてあなたの体を脅かすリスク要因が何かについて、ご理解いただけたと思います。正常な細胞からがん化への道のり、そしてそれを招く様々な条件が、いかに複雑であるかが見えてきたのではないでしょうか。
乳がんが発生する仕組み ― 正常な細胞ががんになるまで
では、正常な乳腺の細胞はどのようにしてがん細胞へと変わっていくのでしょうか。
私たちの体の中では、細胞の増殖を促進する遺伝子(がん遺伝子細胞の増殖を促進する働きをする遺伝子です。通常は適切に制御されていますが、この遺伝子が異常になると細胞が過剰に増殖し、がん化につながる可能性があります。)と、増殖を抑制する遺伝子(がん抑制遺伝子細胞の増殖を抑制・制御する働きをする遺伝子です。細胞が異常に増殖するのを防ぐブレーキの役割をしており、この遺伝子が傷つくとがん化のリスクが高まります。)がバランスよく機能しています。車に例えると、アクセルとブレーキの関係に似ています。がんは、このアクセルが踏みっぱなしになるか、ブレーキが壊れるか、あるいはその両方が起きたときに発生します。
具体的には、乳腺の上皮細胞の遺伝子(DNA遺伝子の本体で、私たちの体の設計図を担う物質です。このDNAに傷(変異)が蓄積すると、細胞の増殖制御が失われてがん化していきます。)に傷(変異)が蓄積することで、細胞増殖の制御が失われていきます。この遺伝子変異遺伝子に生じた傷や異常のことです。乳がんは一度の大きな変異ではなく、長年かけて複数の変異が少しずつ蓄積されることで発生します。は、一度の大きな変異で起きるのではなく、長い年月をかけて複数の変異が段階的に蓄積されることで進行します。つまり、検診でしこりが見つかったとしても、それは昨日今日できたものではなく、以前から静かに成長していた可能性が高いのです。
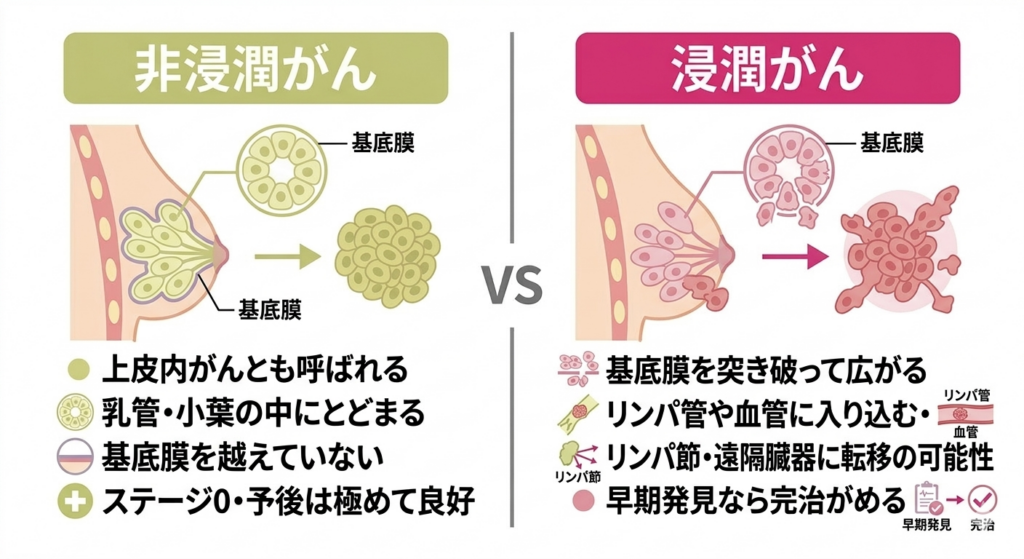
がん細胞の増殖がまだ乳管や小葉の中にとどまっている段階を「非浸潤がんがん細胞がまだ乳管や小葉の中にとどまっており、周囲の組織に広がっていない段階のがんです。転移の可能性は理論上はなく、適切に治療できれば予後は極めて良好です。」あるいは「上皮内がん非浸潤がんの別の呼び方で、がん細胞が乳管の壁を越えて広がっていない初期段階のがんを指します。」と呼びます。これは、がん細胞が乳管の基底膜乳管の周囲を囲む非常に薄い膜です。この膜がある限りはがん細胞が周囲の組織に広がらず、膜を突き破ると浸潤がんになります。という薄い膜を越えていない状態で、転移を起こすことは理論上はありません。非浸潤がんがん細胞が乳管の膜を突き破り、周囲の組織に広がった状態のがんです。この段階になるとリンパ管や血管を通じて、他の臓器への転移が可能になります。は「ステージ0乳がんの病期分類で、最も初期の段階を示します。非浸潤がんがこれに分類され、最も治療成績が良好です。」と分類され、適切に治療すれば予後は極めて良好です。
しかし、がん細胞がこの基底膜を突き破って周囲の間質に広がり始めると、「浸潤がん」となります。浸潤がんになると、がん細胞はリンパ管や血管に入り込む能力を獲得し、リンパ節や遠隔臓器(骨、肺、肝臓、脳など)に転移する可能性が出てきます。浸潤がんであっても、早期に発見されれば完治が十分に見込める場合が多いのですが、進行した状態で見つかると治療は難しくなります。だからこそ、定期的な検診が大切なのですね。
近年注目されているのが、がんの「微小環境がん細胞の周囲にある正常な細胞、免疫細胞、血管などの環境全体を指します。がん細胞はこうした周囲の環境と相互作用しながら生存・増殖しています。」という概念です。がん細胞は単独で増殖しているのではなく、周囲の正常な細胞や免疫細胞、血管などと相互作用しながら生存しています。がん細胞が免疫系の監視をすり抜ける仕組みの解明が進んだことで、免疫チェックポイント阻害薬がん細胞が免疫系から逃れるのを防ぎ、患者さん自身の免疫細胞ががんを攻撃できるようにする新しいタイプの治療薬です。という新しいタイプの治療薬が乳がんにも使われるようになってきました。がんの発生メカニズムの理解は、そのまま新しい治療法の開発につながっているのです。
乳がんのリスク要因 ― 何がリスクを高めるのか
乳がんのリスク要因についてお話しする前に、ひとつ大切なことをお伝えしておきたいと思います。リスク要因があるからといって必ず乳がんになるわけではありませんし、リスク要因がない方でも乳がんになることはあります。実際、乳がんと診断された方の多くは、明らかなリスク要因を持っていません。リスク要因を知ることの意義は、「自分がなりやすいかどうか」を白黒つけることではなく、「より注意深く検診を受ける動機づけにする」ことにあります。
乳がんのリスク要因は大きく分けて、変えられないものと、生活習慣に関係するものの二つに分類できます。
変えられないリスク要因としてまず挙げられるのが、性別と年齢です。乳がんの約99%は女性に発生しますが、男性にもごくまれに発生します(全乳がんの約1%)。年齢については後のセクションで詳しく述べますが、日本人女性の乳がんの発症年齢は非常に特徴的です。
家族歴も重要なリスク要因です。母親や姉妹といった一等親親、子ども、兄弟姉妹など、直接的な血縁関係にある最も近い親族を指します。血縁関係が遠い親族よりも遺伝的影響が強いとされています。の血縁者に乳がんの既往過去にかかったことのある病気や経験のことです。ここでは血縁者が以前乳がんにかかったことがあるかどうかを指します。がある場合、そうでない方と比較してリスクが約1.5~2倍に高まるとされています。特に血縁者が若い年齢で乳がんを発症していたり、複数の血縁者に乳がんがある場合は、遺伝性乳がん親から子へ受け継がれる特定の遺伝子の異常によって発症しやすくなる乳がんです。特定の遺伝子検査で診断できます。の可能性を考慮する必要があります。遺伝性乳がんの中で最もよく知られているのがBRCA1遺伝子およびBRCA2遺伝子の変異で、これらの変異を持つ方は生涯で乳がんを発症するリスクが40~80%と非常に高くなります。ただし、遺伝性乳がんは全乳がんの5~10%程度であり、乳がんの大多数はいわゆる「散発性特定の遺伝的原因が特定できない、偶発的に発生するがんを指します。乳がんの大多数はこのタイプです。」、つまり明確な遺伝的原因が特定されないものです。
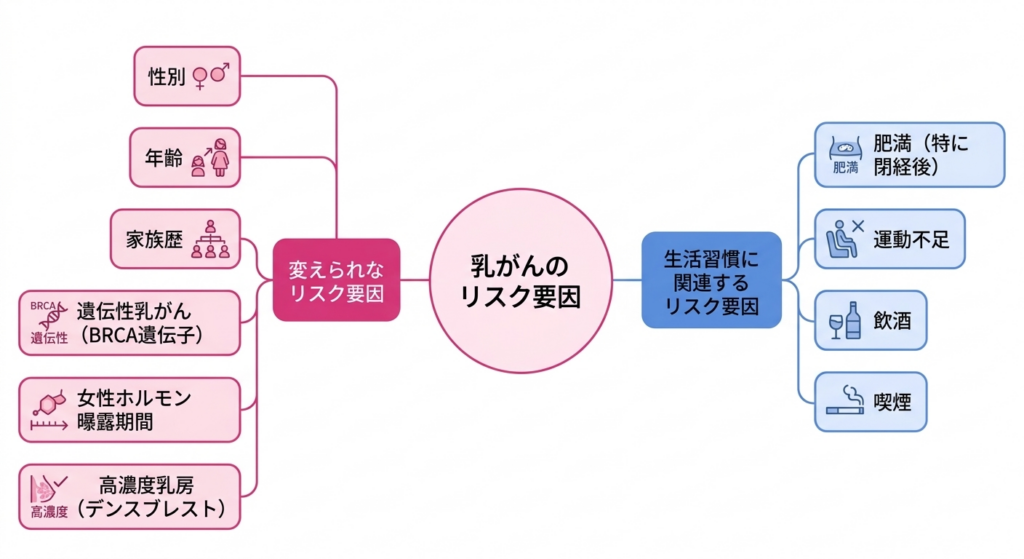
女性ホルモンへの曝露期間が長いことも、リスクを高める要因です。初潮が早い(12歳未満)、閉経が遅い(55歳以降)、出産経験がない、初めての出産が35歳以降であるといった因子は、生涯を通じたエストロゲン女性ホルモンの一種で、乳腺の発育に関わるホルモンです。この物質への長期的な曝露が乳がんのリスク要因の一つとされています。への曝露が相対的に長くなるため、乳がんリスクと関連するとされています。同様に、更年期障害に対するホルモン補充療法更年期の症状を緩和するために、足りなくなった女性ホルモンを薬で補う治療です。長期間の使用は乳がんリスクをやや上昇させます。(特にエストロゲンとプロゲスチンの併用療法)を長期間使用することも、リスクをやや上昇させることがわかっています。
乳腺の「濃度」もリスク要因のひとつです。マンモグラフィ乳房のX線検査で、乳がんスクリーニングの際に最もよく用いられる検査方法です。乳房を圧迫して撮影します。(乳房のX線検査)で乳腺が白く密に写る「高濃度乳房(デンスブレスト)マンモグラフィで乳腺が白く密に映る乳房のことです。脂肪性乳房と比べて乳がんリスクが高く、検査でがんが見つかりにくい課題があります。」の方は、脂肪性乳房の方と比べて乳がんの発症リスクが高いことが知られています。加えて、高濃度乳房ではマンモグラフィでがんが見つかりにくいという二重の問題があります。日本人女性は欧米の女性と比較して高濃度乳房の割合が高く、このことは日本における乳がん検診のあり方を考えるうえで重要なポイントとなっています。
生活習慣に関連するリスク要因としては、肥満(特に閉経後の肥満)、運動不足、飲酒習慣が挙げられます。閉経後は卵巣からのエストロゲン産生が減少しますが、脂肪組織にはエストロゲンを合成する酵素(アロマターゼ脂肪組織に存在する酵素で、エストロゲンを合成する働きをします。肥満があるとこの酵素によるエストロゲン産生が増えるため、乳がんリスクが高まります。)が存在するため、体脂肪が多いとエストロゲンの産生量が増え、乳がんリスクが高まります。飲酒については、1日にアルコール10グラム(ビール中瓶1本程度)の摂取で乳がんリスクが約7~10%上昇するというデータがあり、量が増えるほどリスクも高くなります。喫煙についてはデータがやや一致しない部分もありますが、近年の研究では特に若い時期からの喫煙が乳がんリスクを上昇させる可能性が示唆されています。
反対に、リスクを下げる可能性がある因子としては、適度な運動習慣、健康的な体重の維持、授乳経験などが挙げられます。週に150分程度の中等度の有酸素運動は、乳がんリスクを10~20%程度低減させるという報告があります。
乳がんが発生しやすい年齢 ― 日本の特徴と注意点
乳がんの好発年齢ある病気が発症しやすい年代のことです。乳がんは日本では40代後半~50代前半に発症のピークがあります。には、日本と欧米で少し異なる傾向が見られます。欧米では閉経後の60代~70代に罹患のピークがありますが、日本では40代後半から50代前半にかけてピークがあり、欧米よりも約10歳若い傾向があります。もちろん60代以降に発症する方も多いのですが、日本では比較的若い世代での発症が目立つという特徴があるのです。
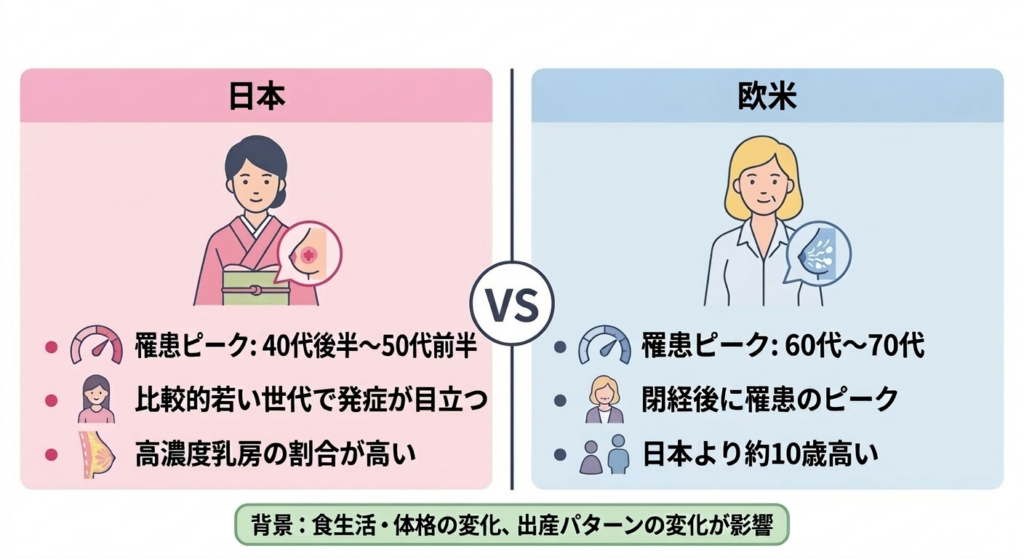
この日本特有の年齢分布は、食生活や体格の変化、出産パターンの変化などが複合的に影響していると考えられています。近年は日本でも閉経後の乳がんが増加傾向にあり、年齢分布が欧米に近づいてきているという報告もあります。
20代や30代での発症は全体から見れば極めて少数ですが、ゼロではありません。特にBRCA遺伝子がん抑制遺伝子の一種で、この遺伝子に異常があると乳がんや卵巣がんのリスクが大幅に高まります。遺伝性乳がんの原因として最も有名です。変異を持つ方では30代での発症もまれではなく、家族歴がある若い方は通常よりも早い時期からの検診を検討する価値があります。日本の自治体が実施するマンモグラフィ検診は一般に40歳以上を対象としていますが、近い肉親に乳がんを発症している方などは、それよりも早い時期から個別に検診を受診されることを検討することも必要です。
一方で、年齢にかかわらず、乳房に変化を感じたら医療機関を受診していただくことが大切です。あくまで検診というのは症状がない人が受けるものであり、次の項でご説明するように乳房に腫瘤体の中にできたしこりや塊のことです。乳房に腫瘤を触れる場合は、早急に医療機関を受診する必要があります。を触れるとか、乳頭から血液がでるなどの症状を認めた場合は、速やかに専門医を受診することが必要です。
乳がんの仕組みやリスク要因を知ることは大切ですが、同時に、もし乳がんになった場合、どのような症状が現れるのかを知ることも非常に重要です。次の章では、あなたの体が発する危険信号と、その見つけ方について、詳しくお話ししていきます。
📖 乳がんとはどのような病気ですか?〜病気の全体像を把握しよう(2/3)
