「ホルモンの薬は抗がん剤より効かない」は誤解です
乳がんと診断され、「内分泌療法女性ホルモンの働きを抑えることで、がん細胞の成長を止める治療法です。ホルモン療法とも呼ばれ、乳がんの再発リスクを大幅に減らすことが証明されています。(ホルモン療法)を行います」と言われたとき、「それはどんな治療ですか?」と不安に思われるのは当然のことです。内分泌療法は乳がんの再発を大きく減らす、とても頼りになる治療です。世界中で行われた長年の研究データでは、内分泌療法を行うことで再発リスク治療後にがんが再び出現する可能性の高さです。がんの大きさやリンパ節への転移などの要因によって判定され、治療期間の決定に影響します。が約4割から5割低下することが示されています。「大きく減らす」というのは、けっして大げさな表現ではなく、点滴の抗がん剤とは仕組みがまったく違うだけなのです。この記事では、内分泌療法の仕組みから副作用への対処法まで、わかりやすくお話しします。
内分泌療法の仕組みをイメージしてみましょう
乳がんの中には、エストロゲン女性らしさを保つ働きがある女性ホルモンの一種です。乳がんの中には、このホルモンをエサにして成長するタイプがあります。という女性ホルモンをエサにして大きくなるタイプがあります。エストロゲンが「鍵」だとすると、がん細胞の表面にある受容体細胞の表面にあって、ホルモンの指令を受け取る部分です。鍵穴にたとえることができ、ホルモンという鍵が差し込まれることで、細胞が反応します。は「鍵穴」です。鍵が鍵穴に差し込まれると、がん細胞は「成長しなさい」という命令を受け取ります。内分泌療法は、この鍵を減らしたり、鍵穴をふさいだりする治療です。エサを絶たれたがん細胞は、成長できなくなります。
どんな人が対象になるの?
手術で取ったがんの組織を顕微鏡で調べると、ホルモン受容体があるかどうかがわかります。検査結果に「ER陽性がんの組織検査で、エストロゲン受容体が存在することを示す結果です。この場合、ホルモン療法が効きやすいタイプのがんと考えられます。」や「PgR陽性がんの組織検査で、プロゲステロン受容体が存在することを示す結果です。ER陽性と同じく、ホルモン療法の効果が期待できるタイプのがんです。」と書いてあれば、ホルモンをエサにするタイプです。乳がん全体の約7割、つまり10人いれば7人がこのタイプにあたります。サブタイプでいうと「ルミナールタイプ乳がんの分類方法の一つで、ホルモン受容体を持つがんを指します。乳がん全体の約7割がこのタイプで、ホルモン療法がよく効く傾向があります。」と呼ばれるグループです。このタイプの方には、内分泌療法がとてもよく効きます。逆に受容体がないタイプでは、この治療は使いません。
代表的な薬は大きく2種類あります
内分泌療法に使う薬は、大きく分けて2種類あります。タモキシフェンがん細胞の受容体(鍵穴)をふさいで、エストロゲンが入り込めないようにする薬です。閉経前の患者さんに特に用いられ、毎日飲む錠剤です。は、がん細胞の「鍵穴」にフタをして、エストロゲンという「鍵」が入れないようにする薬です。一方、アロマターゼ阻害薬体の中でエストロゲン(ホルモン)が作られるのを阻止する薬です。主に閉経後の患者さんに用いられ、レトロゾールなどの種類があります。は「鍵」そのものを体の中で作れなくする薬です。鍵がなければ、鍵穴があっても扉は開きません。レトロゾールアロマターゼ阻害薬の一種で、体内でのエストロゲン産生を抑える薬です。閉経後の乳がん患者さんに処方される内分泌療法の選択肢の一つです。、アナストロゾールアロマターゼ阻害薬の一種で、体内でのエストロゲン産生を抑える薬です。閉経後の乳がん患者さんに処方される内分泌療法の選択肢の一つです。、エキセメスタンアロマターゼ阻害薬の一種で、体内でのエストロゲン産生を抑える薬です。閉経後の乳がん患者さんに処方される内分泌療法の選択肢の一つです。といった名前の薬があります。どちらのアプローチでも、がん細胞に「成長しなさい」という命令が届かなくなるのです。どちらも毎日1回、飲み薬として服用します。
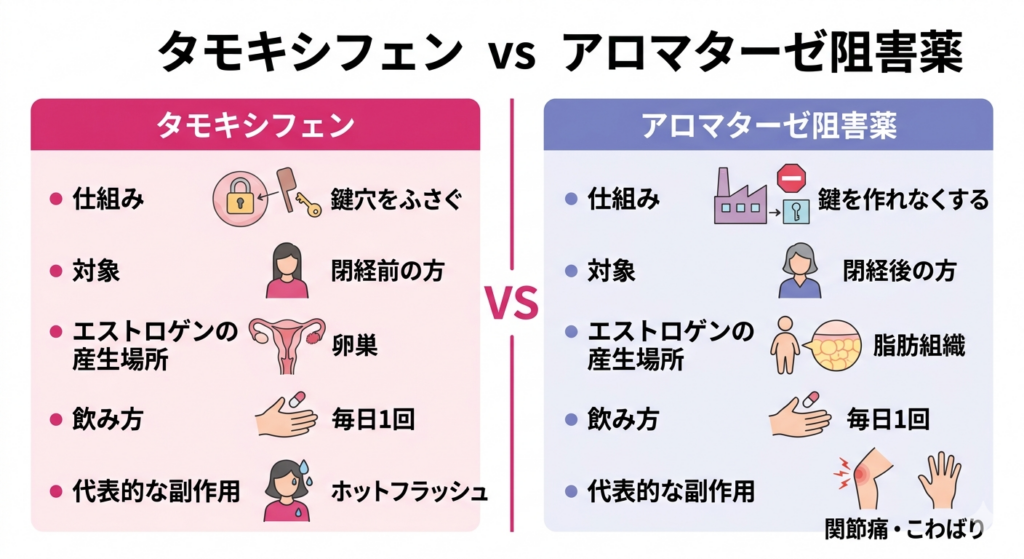
閉経前と閉経後で薬が違う理由
ここで大事なポイントがあります。閉経前と閉経後では、エストロゲンが作られる場所が違うのです。閉経前の方は、主に卵巣でエストロゲンが大量に作られます。閉経後の方は、卵巣の働きが止まっています。そのかわり脂肪などの組織で、少量のエストロゲンが作られます。アロマターゼ阻害薬は、この脂肪組織での生産をブロックする薬です。そのため、卵巣がまだ元気な閉経前の方に使っても、効果が十分ではありませんので、閉経前の方にはタモキシフェンを使います。再発リスクが高い場合は、LH-RHアゴニスト脳から卵巣への指令を止めることで、卵巣の働きを一時的に休ませる注射薬です。生理を止めることで、閉経前の患者さんのエストロゲン産生を低下させます。という注射を加えることもあります。これは脳から卵巣への「ホルモンを出して」という指令を止める薬です。卵巣を一時的にお休みさせて、生理を止めてしまう効果を持っています。
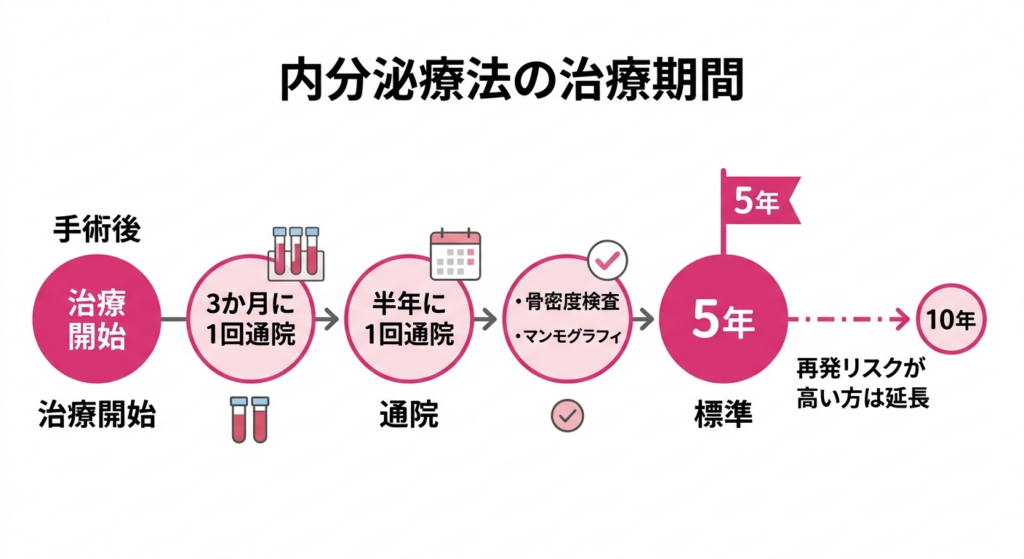
治療期間はどのくらい?
内分泌療法は、標準では5年間続けます。「5年も飲むんですか」と驚かれる方は多いです。でも、がん細胞が何年もあとに目を覚ますことがあるため、長く続けることが大切です。さらに再発リスクが高い方には、10年間への延長をおすすめすることもあります。たとえば、リンパ節への転移がん細胞がリンパ液を通じて、脇の下などのリンパ節に広がっている状態です。この有無が、がんの進行度や治療方針を判定する重要な指標になります。があった方、腫瘍が大きかった方、若くして発症された方などが該当しやすいです。研究では、10年間服用したグループのほうが再発率が低かったというデータも散見されています。ただし副作用とのバランスもあるため、「自分は5年と10年のどちらが良いですか?」と担当医に確認してみてください。
よくある副作用と付き合い方
内分泌療法の副作用は、女性ホルモンが減ることで起こります。更年期の症状に似ているのが特徴です。代表的なものをお話しします。
ホットフラッシュ突然顔や体が熱くなり、汗が出る症状です。女性ホルモンが減少することで起こる更年期様の症状で、ホルモン療法の代表的な副作用の一つです。(ほてり)
急にカーッと顔や体が熱くなる症状です。タモキシフェン・アロマターゼ阻害薬の両方の薬剤で認められることがあります。
関節のこわばり・痛み
特にアロマターゼ阻害薬で起こりやすい症状です。朝起きたときに手指がこわばるという方が多いですね。軽いストレッチが痛みをやわらげてくれます。
気分の落ち込み・イライラ
タモキシフェンや、LH-RHアゴニストで見ることが多い副作用です。「性格が変わったわけではない」と知っておくだけで、少し楽になる方もいます。
どの副作用も、我慢しすぎず担当医に伝えることが大切です。
日常生活での工夫
薬は毎日同じ時間に飲むのがおすすめです。朝食のあと、歯を磨く前に飲むなど、生活の中の「いつもの行動」にくっつけると忘れにくくなります。もし飲み忘れに気づいたら、その日のうちなら飲んでください。翌日に気づいた場合は、2日分まとめて飲まず、1日分だけ飲みましょう。食事について特別な制限はありません。市販薬やサプリを使いたいときは、担当医か薬剤師に相談するのが安全です。
治療中の定期検査と通院スケジュール
内分泌療法を始めたら、定期的に通院して体の状態を確認します。最初の1年から2年は、3か月に1回の通院が一般的です。血液検査では腫瘍マーカー血液検査で測定する物質で、がんが存在するときに高くなることがあります。治療中は定期的に検査することで、がんの再発がないかを確認します。や肝臓の数値をチェックします。アロマターゼ阻害薬を飲んでいる方は、骨密度の検査が特に大切です。この薬の副作用の一つとして、骨がもろくなりやすいのです。骨密度検査骨がどの程度の硬さ・強さを持っているかを調べる検査です。アロマターゼ阻害薬で骨がもろくなる傾向があるため、定期的な検査で確認します。は1年に1回が目安です。骨密度が低下している場合は、カルシウムやビタミンDカルシウムの吸収を助ける栄養素で、骨の健康を保つために重要です。ホルモン療法中に骨密度が低下する場合、カルシウムとともに補充することが勧められます。の補充、適度な運動(ウォーキングなど体重がかかる運動)が有効です。必要に応じて骨密度を上昇させる薬剤が処方されたり、注射薬を用いることもあります。
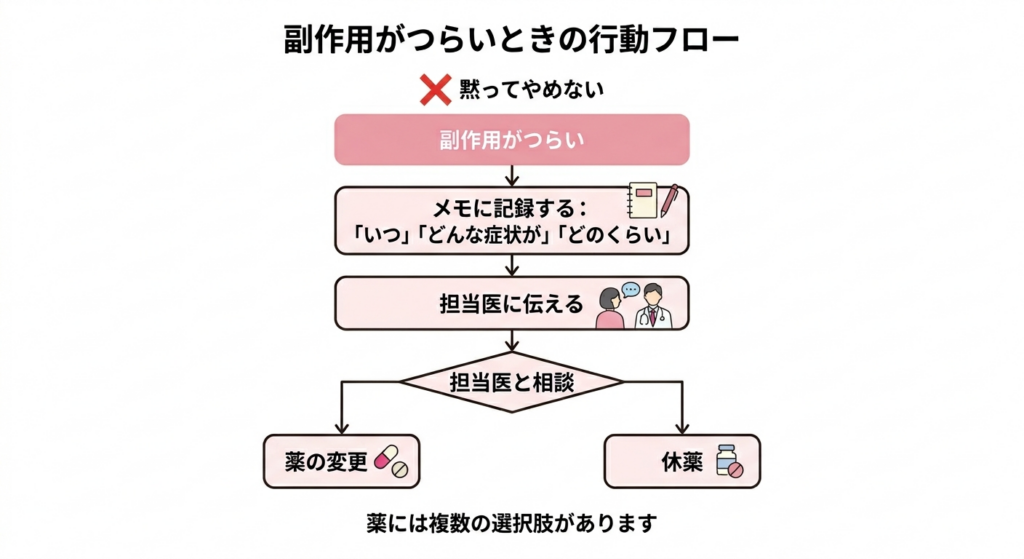
「もうやめたい」と思ったら
副作用がつらくて、薬をやめたくなることがあるかもしれません。実際に、海外の研究では5年の治療を最後まで完了できる方は10人中5人から6人という報告もあります。裏を返せば、それだけ副作用がつらいということです。だからこそ、つらいと感じたときに相談することが重要なのです。黙って薬をやめてしまうと、再発リスクが高まってしまうことがわかっています。薬には種類があるので、別の薬に変えると副作用が軽くなることがよくあります。たとえば、アロマターゼ阻害薬で関節痛がつらい方が、タモキシフェンに切り替えて楽になったという例はよくあります。薬には複数の選択肢があるので、副作用の内容と程度を担当医に伝えることが第一歩です。「いつ」「どんな症状が」「どのくらい」あるか、メモにして持っていくと伝えやすくなります。時には短期間の休薬という選択肢もゼロではありません。自分だけで判断せず、必ず相談してください。
診察で確認しておきたいこと
内分泌療法は、エストロゲンの働きを抑えることで乳がんの再発リスクを約4割から5割低下させるという強いエビデンス医学的な根拠や証拠のことです。複数の研究から得られた科学的データに基づいており、治療法の有効性を判断する際に重要な情報です。がある治療法です。副作用への対処法や薬剤の選択肢は年々広がっています。ご自身の治療内容を正しく理解し、気になることは診察のたびに担当医へ確認する。それが5年間、あるいは10年間の治療を無理なく続けるための最も確実な方法です。
この記事の内容をもとに、次の診察で「私の薬の名前は何ですか?」「治療期間は5年と10年のどちらですか?」と聞いてみてください。その一言が、安心して治療を続けるための大きな一歩になります。
