乳がんサブタイプ別の最新治療 〜 初期治療編
ここまで、乳がんが持つ異なる「性格」とそれを判定する方法についてお伝えしてきました。では、このサブタイプの判定結果は、実際の治療現場でどのように活かされているのでしょうか。ここからは、サブタイプが異なることで何がどう変わり、どのような検査を通じてご自身のタイプが判明するのかについて、詳しくお話しします。
サブタイプが異なると、何がどう変わるのか
効く薬が根本的に異なる
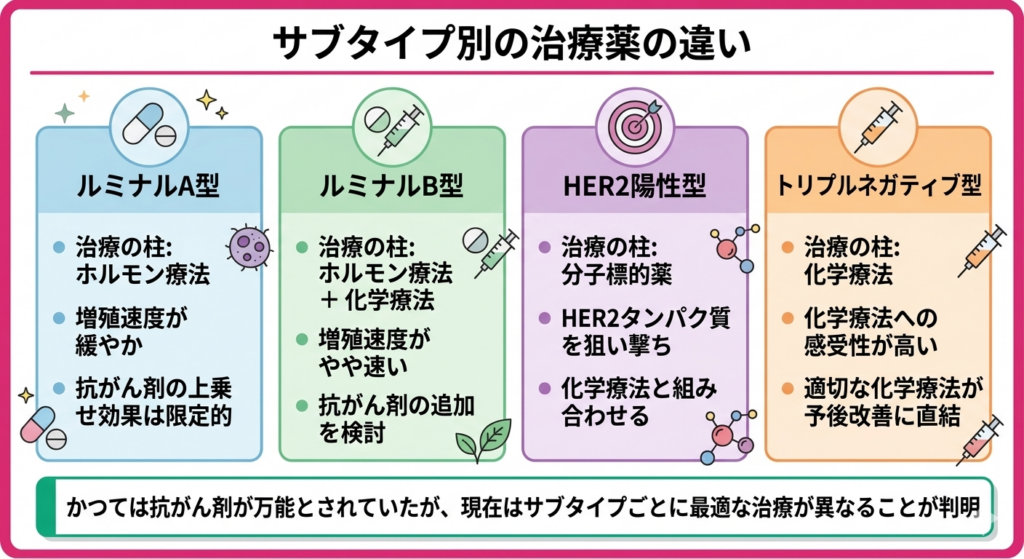
もっとも大きな違いは、効果のある薬物療法が根本的に異なることです。ルミナル型にはホルモン療法女性ホルモンの働きを抑えたり、がん細胞がホルモンを受け取るのを邪魔したりする治療方法です。ホルモンの影響を受けやすいタイプの乳がんに効果があります。が柱となり、HER2がん細胞の増殖を促進するタンパク質です。このタンパク質が多く発現しているがんは、分子標的薬という特定の薬がよく効きます。陽性型には分子標的薬がん細胞に特有のタンパク質を狙い撃ちする薬です。通常の抗がん剤よりも正常な細胞へのダメージが少なく、特定のタイプのがんに高い効果を発揮します。が不可欠であり、トリプルネガティブ型には化学療法抗がん剤を使ってがん細胞を縮小・消滅させる治療方法です。全身に効く薬なので、目に見えない小さながん細胞にも作用します。が中心となります。これは単に「選択肢が違う」というレベルの話ではなく、別のサブタイプ向けの薬を使っても効果がないだけでなく、副作用だけを被ることになるため、正確なサブタイプ判定が欠かせないのです。
かつて「乳がんにはとりあえず抗がん剤」という時代がありました。しかし、たとえばルミナルA型のような増殖速度が緩やかなタイプでは、抗がん剤の上乗せ効果がごくわずかであることが分かっています。逆に、トリプルネガティブ型では抗がん剤への感受性が高く、しっかりとした化学療法が予後の改善に直結します。サブタイプを知らなければ、必要な人に必要な治療が届かず、不要な人に不要な治療が行われてしまうリスクがあるのです。
再発パターンと転移先が異なる
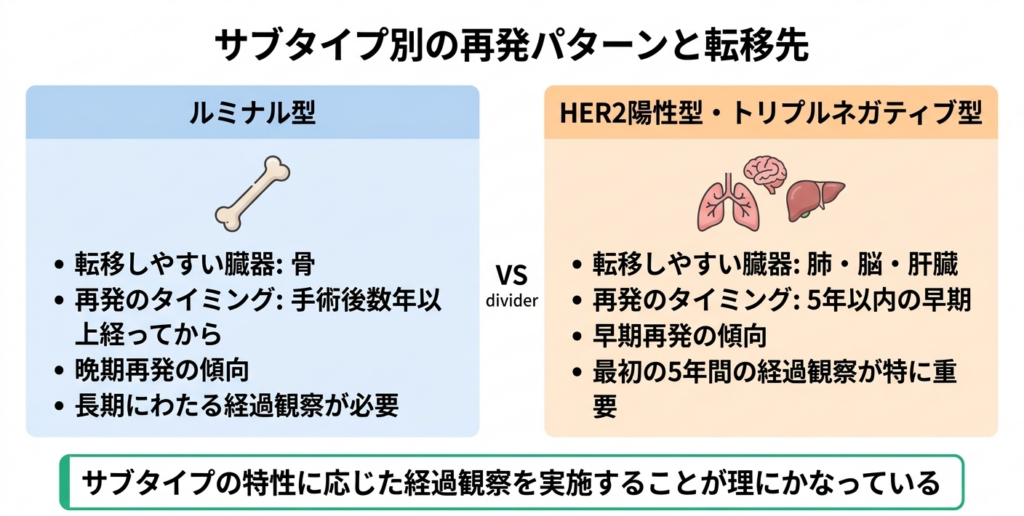
サブタイプによって再発のタイミングや転移しやすい臓器にも違いがあることが研究で明らかになっています。ルミナル型は骨に転移しやすい傾向があり、再発は手術後数年以上経ってから起こることがあります。HER2陽性型やトリプルネガティブ型は肺や脳、肝臓への転移が比較的多く、再発するとすれば5年以内の早い時期に起こりやすい傾向があります。
こうした知識は、術後のフォローアップの計画にも影響します。すべてのサブタイプで同じ間隔、同じ内容の検査をするのではなく、サブタイプの特性に応じた経過観察を行うことが理にかなっているわけです。
予後の見通しが異なる
5年生存率や10年生存率といった統計的な数値も、サブタイプによって大きく異なります。一般的に、ルミナルA型がもっとも予後が良好で、次いでルミナルB型、HER2陽性型、トリプルネガティブ型の順となりますが、先ほど述べたようにHER2陽性型は分子標的薬の進歩により予後が大幅に改善しています。また、トリプルネガティブ型も免疫療法の導入などにより、以前のデータよりは良好な成績が報告されるようになっています。
ただし、予後の数値はあくまで「同じサブタイプの多くの患者さんを集めたときの平均的な傾向」であって、個々の患者さんの運命を決定するものではありません。同じサブタイプの中でも、腫瘍の大きさ、リンパ節転移の有無、年齢、全身状態、さらには治療への反応性によって結果はさまざまです。統計の数字に過度に振り回されず、しかしサブタイプの特性を理解した上でご自身の治療に臨むことが大切です。
サブタイプはどうやって調べるのか
生検から始まる診断の流れ
この「サブタイプはどうやって調べるのか」のセクションはかなり専門的な内容になるので、興味のある方のみお読みいただければ大丈夫です。乳がんが疑われた場合、まず画像検査(マンモグラフィや超音波検査、MRIなど)で腫瘍の存在や大きさを評価します。そして、がんの確定診断を得るために「生検がんが疑われる部分から組織の一部を取り出して、顕微鏡で調べる検査です。がんかどうかを確定診断するために必要な検査になります。」を行います。生検にはいくつかの方法がありますが、もっとも一般的なのは超音波で腫瘍の位置を確認しながら針を刺して組織を採取する「コア針生検(CNB)超音波で腫瘍の位置を確認しながら、太めの針を刺して組織を採取する方法です。採取できる組織量が多いため、診断精度が高いのが特徴です。」や、吸引式の「マンモトーム生検(VAB)吸引式の機械を使って組織を採取する方法です。複数箇所から組織を集められるため、しこりの性質をより正確に調べられます。」です。
採取された組織はホルマリンという液体で固定された後、パラフィンというワックスに包埋(ほうまい)採取した組織をパラフィンというワックス状の物質で包み込む処理です。その後に薄くスライスして顕微鏡で観察できるようにします。され、ミクロトームという機械で数マイクロメートルの薄さにスライスされます。この薄い切片がガラスのスライドに載せられ、さまざまな染色を受けることになります。
免疫組織化学染色(免疫染色)の実際
病理医は、まず通常のヘマトキシリン・エオジン(HE)染色でがんの形態を観察し、組織型(乳管がん、小葉がんなど)を診断します。その上で、サブタイプ判定のための免疫染色を行います。
エストロゲン受容体(ER)がん細胞の表面にあるタンパク質で、女性ホルモン(エストロゲン)を受け取る受け皿のようなものです。これがあるかないかで治療方法が大きく変わります。の染色では、がん細胞の核が茶色く染まるかどうかを見ます。がん細胞のうち1%以上の細胞で核が染まれば「陽性」と判定されますが、実際には10%以上で臨床的に意味のある陽性と考えることが多くなっています。プロゲステロン受容体(PgR)もう一つの女性ホルモン(プロゲステロン)を受け取る受け皿のようなタンパク質です。エストロゲン受容体と同様に、ホルモン療法の効きやすさを判定する重要な指標です。も同様の基準で判定されます。
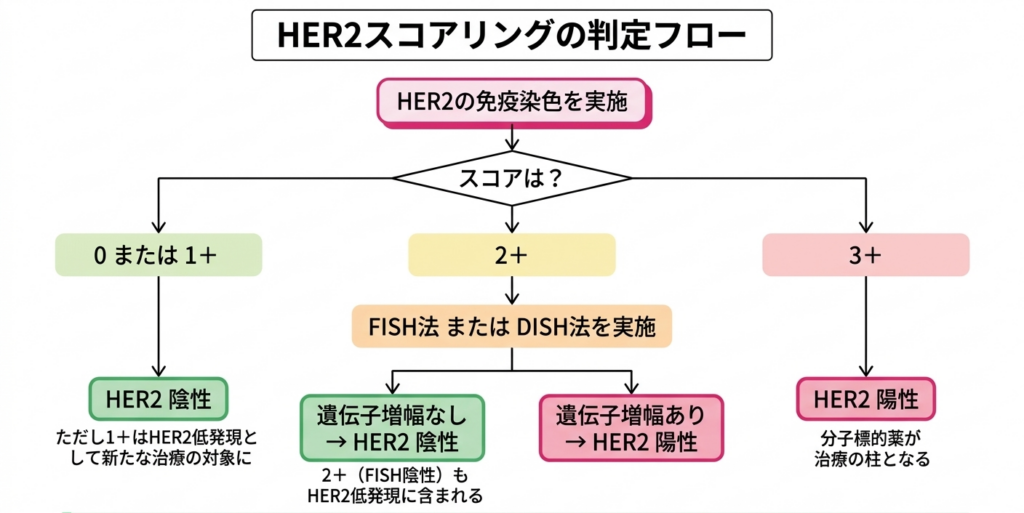
HER2の判定はやや複雑で、まず免疫染色による「スコアリング」が行われます。HER2タンパク質の細胞膜上での発現強度に応じて0、1+、2+、3+の4段階で評価されます。3+であればHER2陽性、0または1+であれば陰性と判定されます。問題は2+の場合で、これは「判定保留」として、FISH法(蛍光in situハイブリダイゼーション法)蛍光を放つ特殊な染料を使ってDNA上の特定の遺伝子を光らせ、顕微鏡で観察する検査です。HER2遺伝子が増えているかを正確に判定できます。やDISH法(二重in situハイブリダイゼーション法)FISH法と同じくHER2遺伝子の増幅を調べる検査ですが、蛍光ではなく色素で遺伝子を見える化します。蛍光顕微鏡がなくても診断できるという利点があります。という追加検査でHER2遺伝子の増幅を直接調べることになります。遺伝子が増幅していれば陽性、増幅していなければ陰性という最終判定になります。
Ki-67増殖中の細胞の核に現れるタンパク質です。がん細胞のうちKi-67が陽性の細胞の割合が高いほど、がんの増殖スピードが速いことを意味します。の染色では、増殖中の細胞の核が茶色く染まります。全がん細胞のうち、Ki-67が陽性の細胞の割合を「Ki-67 labeling index(ラベリングインデックス)全がん細胞のうち、増殖中を示すKi-67が陽性の細胞の割合を数値化したものです。この値が高いほどがんが急速に成長していることを示します。」として算出します。この値が高いほどがんの増殖速度が速いことを意味しますが、「何%以上を高値とするか」については施設によってやや基準が異なります。国際的には概ね20%前後をカットオフ値とすることが多いですが、日本の乳癌学会では状況に応じた判断を推奨しています。
免疫染色結果からサブタイプを推定する
これら三つの情報、すなわちER/PgRの状態、HER2の状態、Ki-67の値を組み合わせることで、臨床的なサブタイプが推定されます。ERまたはPgRが陽性でHER2陰性、Ki-67が低値であればルミナルA型相当。ERまたはPgRが陽性でHER2陰性だがKi-67が高値であればルミナルB型(HER2陰性)相当。ERまたはPgRが陽性でHER2も陽性であればルミナルB型(HER2陽性)相当。ER、PgRともに陰性でHER2陽性であればHER2型相当。ER、PgR、HER2のいずれも陰性であればトリプルネガティブ型相当、という具合です。
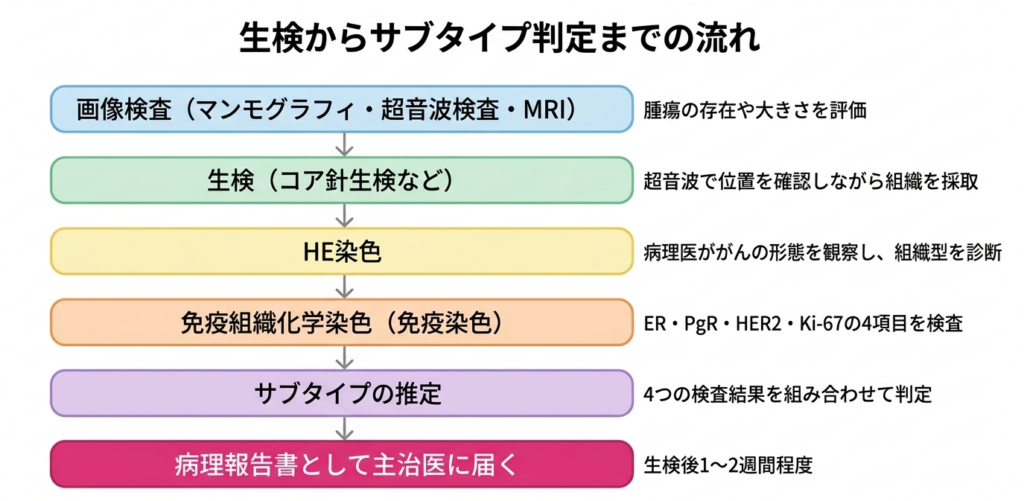
この結果は通常、生検後1~2週間程度で病理報告書として主治医のもとに届きます。患者さんにとってはお待ちいただく期間が長く感じられるかもしれませんが、正確な判定のためにはこの時間が必要です。
遺伝子検査が追加される場合
先ほど述べたように、免疫染色だけでは治療方針の判断が難しい場合があります。特に、ルミナルB型(HER2陰性)と判定された、あるいはルミナルA型とB型の境界にあるような場合、「化学療法を追加するかどうか」の判断は容易ではありません。
こうした場合に活用されるのが、OncotypeDX(オンコタイプDX)21個の遺伝子を調べて再発リスクをスコア化する検査です。ルミナルB型の患者さんが抗がん剤治療を受けるべきかを判断するのに役立ちます。に代表される多遺伝子アッセイ複数の遺伝子の活動レベルを同時に調べて、がんの再発リスクや治療への反応を予測する検査です。OncotypeDXが代表的で、化学療法の必要性を判断するのに役立ちます。です。OncotypeDXは21の遺伝子の発現量を解析し、再発リスクをスコア化する検査です。このスコアが低ければ抗がん剤の上乗せ効果が乏しいため省略でき、高ければ抗がん剤の追加が推奨されるという判断材料になります。TAILORx試験やRxPONDER試験といった大規模臨床試験の結果、OncotypeDXのスコアが化学療法の要否を判断する上で有用であることが実証されています。
日本でもOncotypeDXは保険適用外ではありますが、使用可能です。費用は自己負担で40万円前後かかりますが、不必要な化学療法とその副作用を避けられる可能性を考えると、ルミナル型の中間リスクの患者さんにとっては検討に値する検査です。
患者さんがご自身のサブタイプについて知っておくべきこと
病理報告書を「読む」ためのポイント
ご自身の乳がんのサブタイプを理解するために、病理報告書のいくつかの項目に注目していただきたいと思います。すべてを完全に理解する必要はありませんが、以下のポイントを押さえておくと、主治医との会話がより理解が深まると思います。
まず、ER(エストロゲン受容体)とPgR(プロゲステロン受容体)の結果です。「陽性」か「陰性」かに加えて、陽性率(何%の細胞が染まったか)やAllredスコアホルモン受容体(ERやPgR)の染色結果を数値化して評価する方法です。スコアが高いほどホルモン療法が効きやすいことを示します。という評価方法が記載されていることがあります。陽性率が高いほどホルモン療法への感受性が高い傾向があります。
次に、HER2の結果です。免疫染色のスコア(0、1+、2+、3+)と、2+の場合はFISH法やDISH法の結果が記載されます。最近では、HER2が従来「陰性」とされていた1+や2+(FISH陰性)のカテゴリーを「HER2低発現HER2タンパク質がわずかに発現しているがんのカテゴリーです。従来は陰性として扱われていましたが、新しい治療薬が効果を示すため注目されるようになりました。」として新たな治療の対象とする動きがあり、この情報の重要性は今後さらに増していくでしょう。
主治医に聞いておきたい質問
サブタイプの説明を受ける際に、以下のような質問を用意しておくと有益です。
「私の乳がんのサブタイプは何ですか?」という基本的な質問から始めるのが良いでしょう。主治医が「ルミナルA型相当です」「トリプルネガティブです」といった形で端的に教えてくれるはずです。
「ER、PgR、HER2、Ki-67のそれぞれの結果はどうでしたか?」と具体的な数値を尋ねることも重要です。これらの数値は、治療方針を決める上での根拠となるものですから、ご自身でも把握しておかれることをお勧めします。
「このサブタイプに対して、私に最適な治療の組み合わせは何ですか?」という質問は、治療計画を理解するための核心です。なぜその治療法が選ばれたのか、他の選択肢はあるのか、といったことも含めて確認してみてください。
「BRCA遺伝子検査は受けたほうがいいですか?」という質問は、特にトリプルネガティブ型の方や、若年発症の方、乳がんや卵巣がんの家族歴がある方にとって重要です。遺伝性乳がんの有無を知ることで、治療の選択肢が広がる可能性があります。
こうした質問を事前にメモしておくと、限られた診察時間の中でも要点を押さえた会話ができます。また、説明を受ける際にはご家族や信頼できる方に同席してもらうと、情報の聞き漏らしを防ぐことができて安心です。
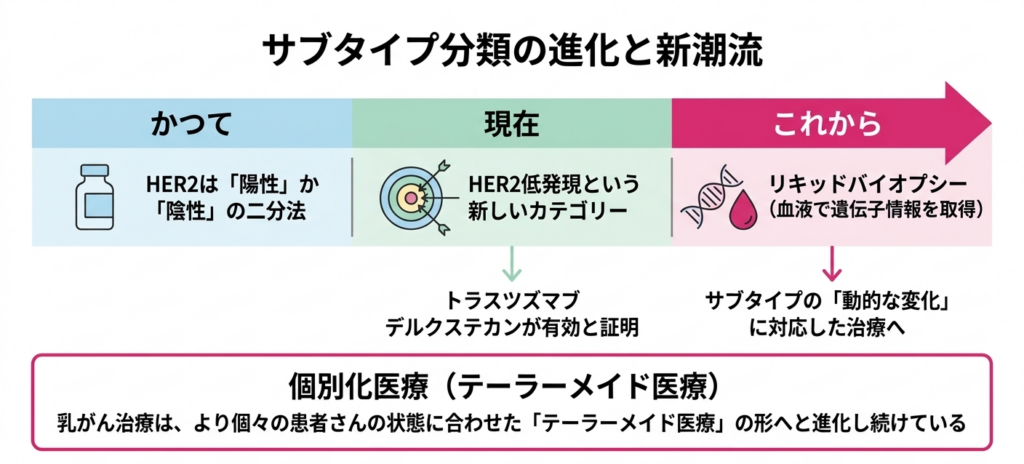
サブタイプ分類のこれからと新しい潮流
乳がんのサブタイプ分類は、2000年の発見から四半世紀を経た今なお進化を続けています。たとえば、HER2の概念は近年次の様に拡張されています。従来は「HER2陽性」か「HER2陰性」かの二分法でしたが、現在は「HER2低発現」というカテゴリーが新たに注目され、トラスツズマブ デルクステカンがこのグループにも有効であることが臨床研究(DESTINY-Breast04試験)で証明されました。これにより、サブタイプの境界線は従来考えられていたよりも柔軟に引き直されるべきものであることが明らかになっています。
リキッドバイオプシー血液検査だけでがんの遺伝子情報を調べる方法です。針を刺して組織を取る必要がなく、治療中の変化をリアルタイムで追跡できる可能性を持っています。(血液中を循環する腫瘍DNAの解析)の技術も進歩しています。これは、針を刺して組織を取らなくても採血だけでがんの遺伝子情報を得られる可能性を持つ技術です。将来的には、治療経過中にがんの遺伝子プロファイルがどう変化するかをリアルタイムで追跡し、サブタイプの「動的な変化」に対応した治療の切り替えが可能になるかもしれません。
記事のまとめ
この記事の要点を、以下の様にまとめます。
・治療の「羅針盤」となる4つの分類
乳がんはその性質によって「ルミナルA型」「ルミナルB型」「HER2(ハーツー)陽性型」「トリプルネガティブ型」という4つのタイプに分けられます。この分類(サブタイプ)は、がんの増殖スピードやホルモンの影響など「がんの性格」を反映しており、一人ひとりに最適な治療法を選ぶための最も重要な基盤となります。
・世界標準の正確な判定
かつては遺伝子レベルの複雑な解析が必要でしたが、現在は「免疫組織化学染色」という標準的な検査法により、日常の診療の中で正確に判定できるようになりました。この判定結果に基づいて薬剤を選ぶことで、「不必要な治療を避ける」と同時に「必要な治療を逃さない」という、患者さんの利益に直結する選択が可能になります。
・進化し続ける個別化医療
最近では「HER2低発現」といった新しいカテゴリーの活用や、血液検査で病状の変化を捉える「リキッドバイオプシー」など、さらに精緻な医療(精密医療)の実用化が進んでいます。乳がん治療は、より個々の患者さんの状態に合わせた「オーダーメイド」の形へと進化し続けています。
・最善の治療へ向けて
ご自身のサブタイプを正しく理解することは、納得のいく治療を受けるための大きな一歩です。病理検査の結果(病理報告書)を主治医と一緒に確認し、疑問点があれば対話を重ねることで、ご自身にとって最善の治療方針を共に築いていきましょう。
乳がんのサブタイプを知ることは、ご自身の病状にあった最適なテーラーメイド医療を受けるための第一歩となる、大きな分類を知ることになります。主治医の提示した医療の意味を正しく理解して治療に臨むことで、しっかりとした気持ちでこれを受けることができるようになると思います。
📖 乳がんサブタイプ別の最新治療 〜 初期治療編(2/10)
