乳がんサブタイプ別の最新治療 〜 初期治療編
治療を終えた後、患者さんが最も気になることの一つが「これからどのように通院していけばよいのか」ということではないでしょうか。実は、治療後の定期的なフォローアップこそが、再発を早期に発見し、長く健やかに過ごすための最も重要なステップなのです。ここからは、その具体的な方法と、最新の臨床試験の結果についてお話しします。
長期フォローアップの方法と意義
すべての治療が終わった後も、定期的な通院と検査は長期にわたって続きます。トリプルネガティブ乳がん乳がんの中でも特に治療が難しいタイプです。ホルモン受容体とHER2というタンパク質が陰性(ない)という特徴があり、ホルモン療法や特定の分子標的薬が効きにくいため、化学療法と免疫療法が主な治療選択肢になります。は再発のリスクが治療後2~3年以内に最も高い一方で、5年を超えるとホルモン受容体陽性乳がん乳がんの種類の一つで、がん細胞がホルモン(エストロゲンやプロゲステロン)の刺激で成長するタイプです。ホルモン療法が効果的で、一般的にトリプルネガティブ乳がんよりも予後が良い傾向があります。に比べて再発が少ないという特徴があります。ただし「少ない」はゼロではありませんので、油断は禁物です。
※ 術後のリンパ浮腫については「腋窩リンパ節郭清後のリンパ浮腫——知っておきたい予防と日常管理のすべて」をご覧ください。
一般的なフォローアップスケジュールとしては、治療後最初の2年間は3か月ごと、その後3年目から5年目までは6か月ごと、5年目以降は年1回の診察が目安です。もちろん、個々のリスクや主治医の考えに応じてスケジュールは調整されます。
定期検査としては、患側および対側乳房のマンモグラフィー乳房専用のX線検査です。乳房を圧迫しながらX線撮影することで、小さなしこりや微細な石灰化の変化を見つけることができます。乳がんの早期発見に非常に役立つ検査です。と超音波検査を年1回以上行います。温存手術乳がんの部分的な切除手術のことです。乳房全体を取り除く全摘手術と異なり、がんとその周囲の組織だけを切除して乳房を温存する方法で、術後の乳房の形や機能が保たれるメリットがあります。を受けた場合には残存乳房内の再発チェックが特に重要です。全身のCT検査コンピュータ断層撮影という検査で、体の周りからX線を当てることで、内部の臓器や腫瘍を断面画像で詳しく見ることができます。体内全体の詳しい検査に使われます。やPET-CT検査放射性物質を注射した後、がん細胞などの活発な部位を画像で捉える検査(PET)と、CT検査を組み合わせたものです。がんの転移や再発をより詳しく調べることができます。はルーチンで行うことは推奨されていませんが、症状や所見に応じて適宜実施します。私は再発が最も危惧される2年目・3年目には全身の検査を行うことが多いです。これも主治医の考えや裁量で変化することが普通です。
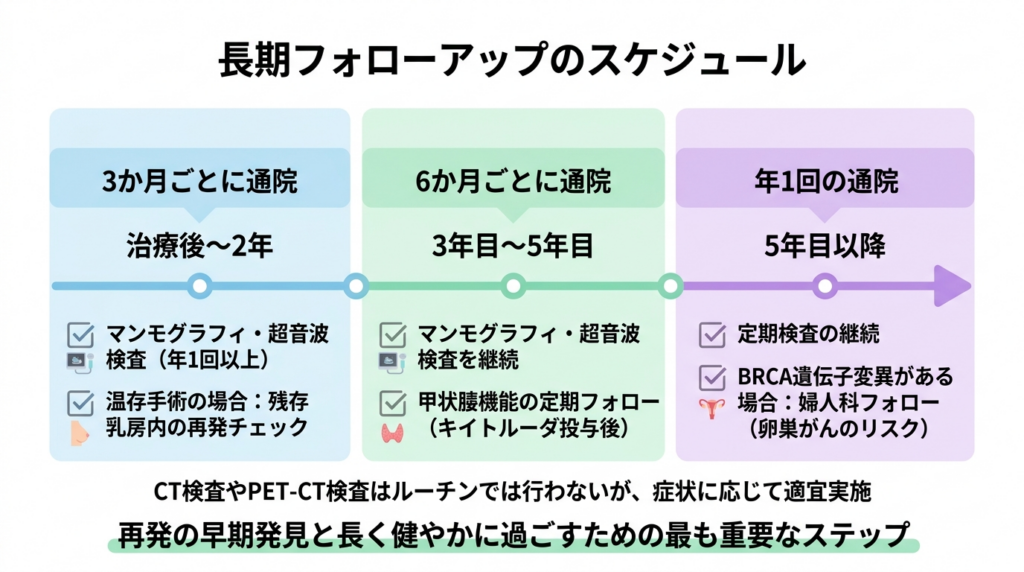
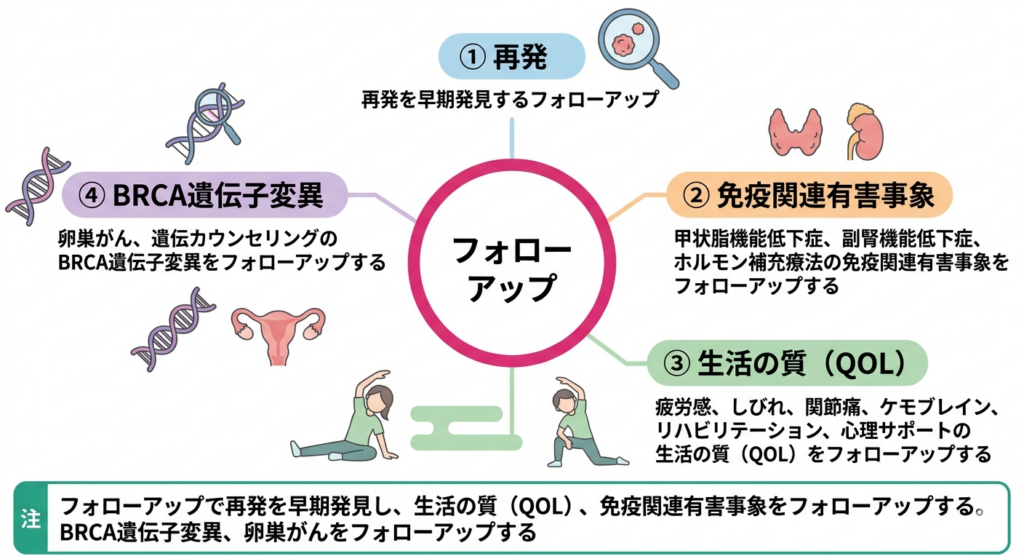
キイトルーダの術後投与を受けた患者さんでは、投与終了後も甲状腺機能の定期的なフォローが必要です。免疫関連有害事象免疫療法(特にキイトルーダなどの免疫チェックポイント阻害薬)による治療で、自分の免疫が過剰に反応することで起こる副作用のことです。甲状腺機能低下症や皮膚反応などが生じることがあります。による甲状腺機能低下症甲状腺というのどの下にある重要な臓器の働きが低下する状態です。この状態になると疲労感や体重増加などの症状が現れ、甲状腺ホルモンの補充治療が必要になることがあります。や、副腎機能低下症腎臓の上にある副腎という小さな臓器の機能が低下する状態です。ホルモンの分泌が減少するため、疲労感や低血圧などの症状が出ることがあり、ホルモン補充療法が必要になります。などは投与終了後にも遷延することがあり、それぞれのホルモン補充療法が長期的に必要になるケースも珍しくありません。
BRCA遺伝子変異遺伝子の異常の一種で、乳がんや卵巣がんなどのリスクを大きく高めることが知られています。この異常を持つ方は、定期的な検査や予防的な治療を含めた専門的な管理が推奨されます。が判明した患者さんでは、卵巣がんのリスクも高まるため、婦人科でのフォローアップも並行して行うことが推奨されます。また、血縁者への遺伝カウンセリング遺伝子の異常についての専門知識を持つ医療専門家が、患者さんや家族に対して、病気のリスクや検査・対策について説明し、相談に乗るサービスです。血縁者の健康管理に役立ちます。の提案も長期フォローアップの中で重要なテーマです。
長期フォローアップは、再発の早期発見という医学的な目的だけでなく、治療後の生活の質(QOL)を支えるという意味でも欠かせません。治療後に残る疲労感、手足のしびれ、関節痛、認知機能の変化(いわゆるケモブレイン化学療法を受けた後に現れることがある認知機能の変化です。記憶力や集中力の低下、物忘れなどの症状が出ることがあり、治療終了後も続くことがあります。)、心理的な不安など、「治療が終わったのに体調がすっきりしない」と感じる方は多くいらっしゃいます。こうした症状についても定期受診の場で積極的にお話しいただき、必要に応じてリハビリテーションや心理サポート、他科へのご紹介などの対応を行っていきます。
KEYNOTE-522試験の結果と専門家としての考察
ここからは、かなり専門的な内容になりますので、もっとトリプルネガティブ乳がんのことを知りたいという読者が対象です。私も専門家向けに書きますので、そのつもりでお読みください。(笑) これまでも話題にでてきた、トリプルネガティブ乳がんの治療を根本的に変えたKEYNOTE-522試験について、その結果と臨床的意義を詳しく解説します。
KEYNOTE-522試験は、ステージII~IIIの早期トリプルネガティブ乳がん患者さんを対象とした国際共同第III相ランダム化二重盲検試験医療の有効性を証明するための最も厳密な臨床試験です。患者さんを無作為に二つのグループに分け、一方に新しい治療、もう一方に既存の治療または偽薬を投与し、その結果を比較します。です。登録患者数は1,174例で、キイトルーダ+化学療法群とプラセボ(偽薬)+化学療法群に2対1の割合で無作為に割り付けられました。ネオアジュバント段階手術前に行う化学療法や免疫療法のことです。手術前の治療でがんを小さくすることで、手術を縮小できたり、治療効果を高めたりすることを目的としています。では、パクリタキセル+カルボプラチンを4サイクル投与した後、AC療法またはEC療法を4サイクル行い、これにキイトルーダまたはプラセボを3週ごとに併用しました。手術後はキイトルーダまたはプラセボを最大9サイクル継続しています。
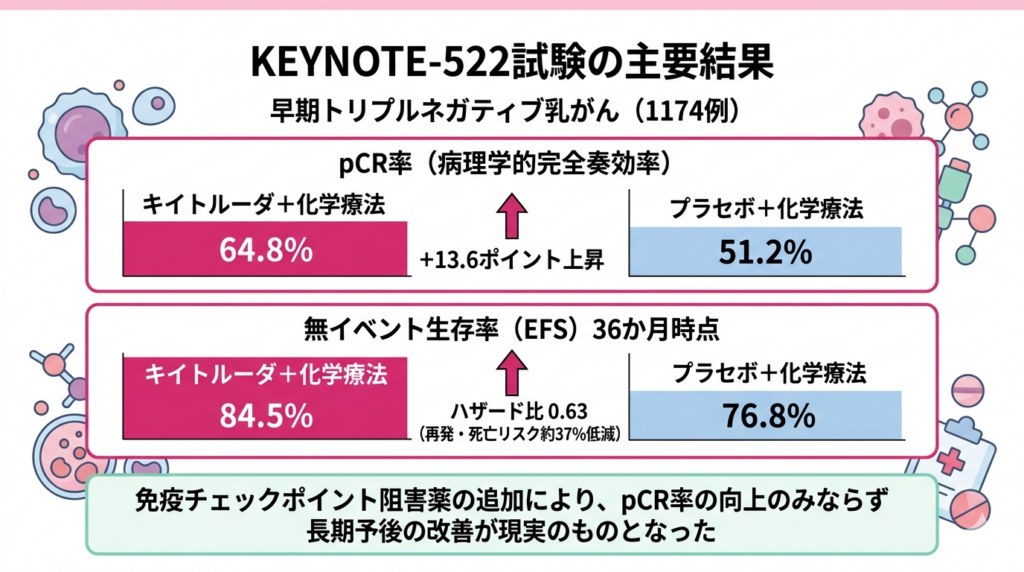
主要評価項目は二つ設定され、一つ目がpCR率手術前の化学療法後に、病理学的にがん細胞がすべて消失した状態(完全奏効)に達した患者さんの割合のことです。この数値が高いほど、その治療が効果的であることを示します。、二つ目が無イベント生存率(EFS)治療開始からがんの再発や死亡などのイベント(悪い出来事)が起こらないまま生存している患者さんの割合を示します。治療効果を評価する重要な指標です。でした。pCR率については先に述べた通り、キイトルーダ群が64.8パーセント、プラセボ群が51.2パーセントで、統計的に有意な差(推定差13.6ポイント、P=0.00055)が認められました。
EFSについても、最新の長期フォローアップデータ(追跡期間中央値約60か月)において、キイトルーダ群がプラセボ群を有意に上回る結果が示されています。36か月時点のEFSはキイトルーダ群で84.5パーセント、プラセボ群で76.8パーセント(ハザード比二つの治療方法の効果を比較するときに使われる数値です。1より小さいほど新しい治療が優れていることを示し、数字が小さいほどリスク低下の効果が大きいことを意味します。0.63、95パーセント信頼区間0.48~0.82)であり、キイトルーダの追加によって再発や死亡のリスクが約37パーセント低減されたことを意味します。全生存率(OS)治療開始からどのくらいの期間、患者さんが生存しているかを示す指標です。がん治療の最終的な目標であり、最も重要な治療成績の評価方法の一つです。についても、キイトルーダ群で良好な傾向が示されており、より長期のデータの蓄積が進むにつれて、その差はさらに明確になることが期待されています。
サブグループ解析に目を向けると、いくつかの興味深い知見が得られています。PD-L1の発現状態による層別解析では、PD-L1の発現状況を示すCPS(Combined Positive Score)PD-L1という免疫関連タンパク質の発現量を測定するスコアです。数値が高いほど免疫療法が効果的である可能性が高いとされ、治療選択の判断材料になります。が1以上の群でも1未満の群でもキイトルーダの上乗せ効果が認められましたが、CPS 1以上の群でより顕著な効果が観察されました。ただし、CPS 1未満の群のサンプルサイズが比較的小さいことには留意が必要です。リンパ節転移の有無別では、リンパ節転移陽性例においてキイトルーダの恩恵が特に大きかったことが示されており、高リスク群ほどこの治療の意義が大きいことを示唆しています。
安全性に関しては、免疫関連有害事象の発現率がキイトルーダ群で当然ながら高く、グレード3以上の免疫関連有害事象は約14パーセントの患者さんに認められました。最も多かったのは甲状腺機能障害で、その他に副腎機能不全、重篤な皮膚反応、肺臓炎、肝炎などが報告されています。免疫関連有害事象によりキイトルーダの投与を中止せざるを得なかった患者さんの割合は全体の約12パーセントでしたが、投与中止後も術前化学療法手術の前に行う化学療法のことです。事前にがんを小さくすることで、より小さな手術が可能になったり、治療の効果を高めたりすることが期待されます。の段階で得られた効果は維持される傾向が観察されており、必ずしもすべてのサイクルを完遂しなければ意味がないわけではないという点は臨床上重要です。
専門家の立場からKEYNOTE-522試験の結果を考察すると、この試験がもたらした最大のメッセージは「トリプルネガティブ乳がんの早期治療において、免疫療法は化学療法と並ぶ柱となった」ということでしょう。従来、トリプルネガティブ乳がんは「治療の選択肢が少ない」ことが課題でしたが、免疫チェックポイント阻害薬がん細胞が免疫から逃げるのを防ぐ薬の総称です。体の免疫力をより強く発揮させることで、がん細胞を攻撃しやすくします。従来の化学療法とは異なるメカニズムの治療です。の登場により、pCR率の向上のみならず長期予後の改善が現実のものとなりました。
一方で、未解決の課題も残されています。最も重要な臨床的疑問の一つは、「pCRが得られた患者さんにも術後のキイトルーダは本当に必要なのか」というものです。KEYNOTE-522試験ではpCRの有無にかかわらず術後キイトルーダが投与されるプロトコルであったため、pCR達成例における術後投与の上乗せ効果を直接証明するデータは存在しません。pCRが得られた場合には術後のキイトルーダを省略できるのではないかという議論があり、過剰治療の回避とコスト面の両方から重要な研究テーマです。今後、この疑問に答えるための臨床試験が進行することが望まれます。
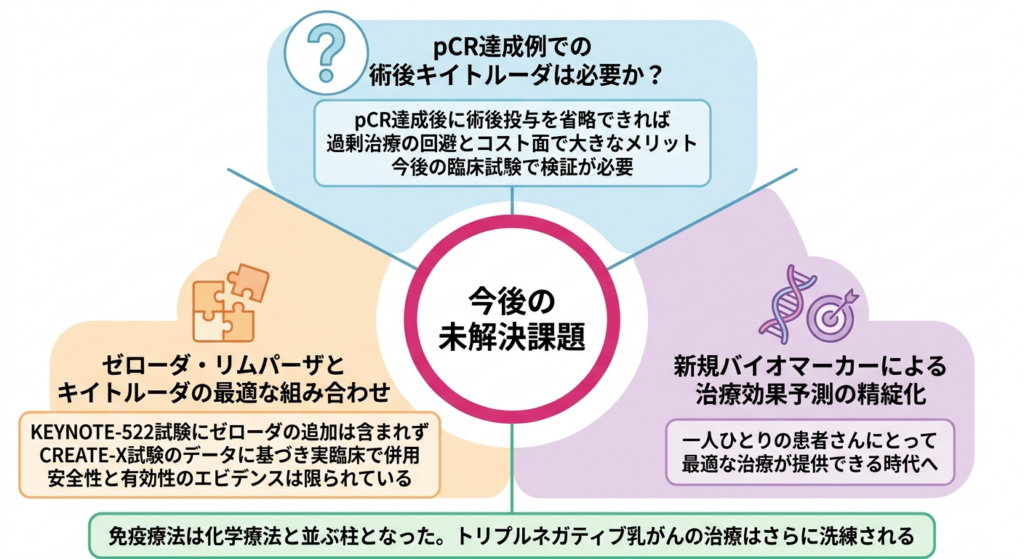
もう一つの課題は、pCRが得られなかった患者さんにおけるゼローダやリムパーザとキイトルーダの最適な組み合わせ方です。KEYNOTE-522試験のプロトコルにはゼローダの追加は含まれていませんでしたが、実臨床ではCREATE-X試験のデータに基づいてゼローダを併用するケースが多く、キイトルーダとゼローダを同時に使用する際の安全性と有効性についてのエビデンスは限られています。こうした「試験デザインの外側」で生じる実臨床上の判断は、今後のレジストリ研究や追加の臨床試験で検証されていく必要があるでしょう。
バイオマーカー病気の診断や治療効果の予測に役立つ生物学的な指標のことです。血液やがん細胞から検出される物質や遺伝子などが該当し、個別化医療に非常に重要です。研究の観点からは、PD-L1発現がん細胞の表面に現れるタンパク質のことです。このタンパク質が多く発現しているがんは、免疫療法が効きやすい傾向があるため、治療法の選択や効果予測の指標として使われます。以外にも腫瘍浸潤リンパ球(TILs)がん組織の中に入り込んでいる免疫細胞(リンパ球)のことです。このリンパ球が多いほど、体の免疫がんと戦っている状態を示し、免疫療法の効果予測に役立ちます。の密度、腫瘍変異負荷(TMB)がん細胞が持つ遺伝子異常の数を示す指標です。変異が多いほど免疫が異常なタンパク質を認識しやすくなるため、免疫療法が効きやすい傾向があります。、マイクロサテライト不安定性(MSI)遺伝子修復機構の異常を示す指標で、DNAに多くの異常が蓄積している状態を意味します。この状態のがんは免疫療法が効きやすいことが知られています。などが免疫療法の効果予測因子として検討されています。将来的には、こうしたバイオマーカーを組み合わせることで、免疫チェックポイント阻害薬の恩恵を最も受けやすい患者集団をより精密に同定できるようになるかもしれません。そうなれば、真の意味での個別化医療一人ひとりの患者さんの遺伝子やがんの特性に合わせて、最適な治療を選択する医療のことです。すべての患者さんに同じ治療をするのではなく、各患者さんに本当に必要な治療を提供する目標をめざしています。、すなわち「必要な患者さんに必要な治療を届け、不要な副作用を避ける」という理想にまた一歩近づくことになります。
治療の全体像を見渡して
トリプルネガティブ乳がんの治療は、診断から始まり、術前化学療法(化学療法+免疫チェックポイント阻害薬)、手術、術後補助療法手術の後に行う追加治療のことで、化学療法や免疫療法などが含まれます。手術では取り除ききれなかった可能性のあるがん細胞を退治し、再発を防ぐことが目的です。、そして長期フォローアップへと続く一連のプロセスです。各段階がそれぞれに重要であり、どの段階も省略することはできません。特に術前化学療法による効果を見極め、pCRの達成状況に応じて術後の治療を最適化するという戦略は、この疾患の治療において中核をなすコンセプトです。
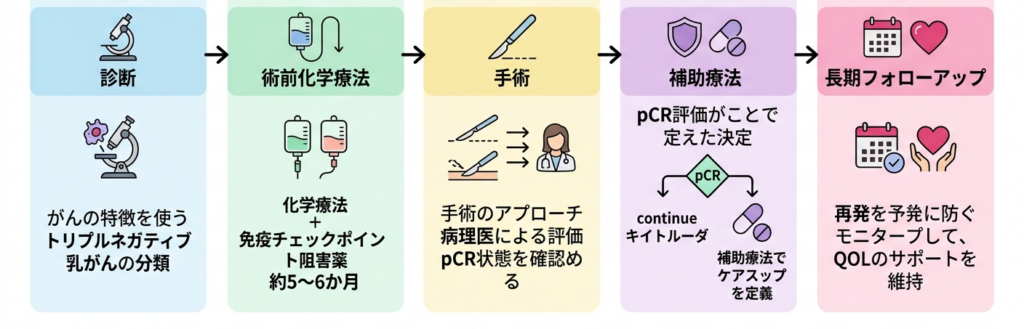
KEYNOTE-522試験をはじめとする大規模臨床試験のエビデンスに基づき、現在のトリプルネガティブ乳がんの治療成績は過去10年で着実に改善しています。pCR率の向上は手術の縮小を可能にし、予後の改善は患者さんの長期的な健康を支えています。免疫関連有害事象への適切な対応、多職種チームによる包括的なサポート体制の構築、そして治療終了後の継続的なフォローアップが、これらの治療成果を最大限に活かすための鍵となります。
今後は、pCR達成例における術後免疫療法の要否、残存病変に対する最適な追加治療の戦略、新規バイオマーカーによる治療効果予測の精緻化など、解決すべき問題が数多く残されています。これらの課題に対する答えが明らかになるにつれて、トリプルネガティブ乳がんの治療はさらに洗練され、一人ひとりの患者さんにとって最適な治療が提供できる時代が到来するものと考えています。
📖 乳がんサブタイプ別の最新治療 〜 初期治療編(6/10)
