乳がんサブタイプ別の最新治療 〜 初期治療編
「同じ乳がん」なのに治療が違う、その理由
ネットの情報を頼りに治療方法を検討される患者さんが多いのですが、なかなかうまく同じ治療を行っている発信者にたどり着くことが出来ない方が多くいらっしゃいます。実はこの理由が、今回お話しする「乳がんのサブタイプ」という考え方によるものであることが多いのです。
乳がんという病名は、あくまで乳腺の組織にがんが発生したという大きなくくりの呼び名に過ぎません。実際には、乳がんの中にも性質がまったく異なるタイプがいくつも存在しています。ちょうど「犬」という大きな分類の中に、チワワもゴールデンレトリバーもいるように、乳がんにもそのキャラクターが大きく異なるグループがあるのです。このグループ分けのことを「サブタイプ分類乳がんを遺伝子の特徴や性質の違いによって、いくつかのグループに分ける方法のことです。同じ乳がんでも、グループが異なると治療方法が大きく変わります。」と呼んでいます。
サブタイプがなぜ重要かといえば、それによって治療方針が根本的に変わるからです。ある種の乳がんにはホルモン療法女性ホルモンの働きを抑える薬を使って、がん細胞の成長を遅らせる治療方法です。ホルモン受容体が陽性のがんに効果があります。が非常によく効きますが、別の種類にはまったく効きません。抗がん剤がよく効くタイプもあれば、分子標的薬がん細胞の特定の分子や遺伝子を狙い撃ちする薬で、通常の抗がん剤よりも副作用が少ないことが多い治療薬です。という特殊な薬が劇的な効果を発揮するタイプもあります。つまり、サブタイプを正しく知ることは、「あなたのがん」にもっとも適した治療法を選ぶための出発点なのです。そのため、乳がんと診断されたら、まず患者さんが第一に把握することが必要な情報の一つです。
この記事では、サブタイプがどのように発見され、分類されてきたのか、その研究の歴史をたどりながら、それぞれのサブタイプの特徴、判定方法、そして治療への結びつきまでを詳しくお伝えしていきます。少し専門的な内容も含まれますが、できるだけ分かりやすい言葉に置き換えながらお話ししますので、ご自身の病気を理解するための手がかりにしていただければ幸いです。
サブタイプ分類はどのようにして生まれたのか
20世紀の乳がん治療と「一律」の限界
2000年代に入るまで、乳がんの治療はある意味で「画一的」でした。がんの大きさやリンパ節への転移の有無、つまりステージ(病期)がんの大きさ、周辺のリンパ節への広がり、遠い臓器への転移の有無によって、がんの進行状態を表す段階のことです。によって治療方針が決まることがほとんどで、同じステージの患者さんにはほぼ同じ治療が行われていました。手術のあとに抗がん剤を使い、ホルモン受容体がん細胞の表面にあるタンパク質で、女性ホルモンの信号を受け取るスイッチのような役割をしています。これが陽性ならホルモン療法が効く可能性があります。が陽性であればホルモン療法を追加する、というのが大まかな流れだったのです。
しかし、臨床の現場では不思議なことが起きていました。同じステージ、同じ治療を受けたのに、ある患者さんは再発なく元気に過ごしている一方で、別の患者さんは比較的早い段階で再発してしまうことがありました。この違いを説明できる要因は、従来のステージ分類だけでは見えてこなかったのです。
遺伝子解析の時代が扉を開いた
この謎に一つの答えを出したのが、2000年にスタンフォード大学のチャールズ・ペロー先生の研究グループが医学雑誌『Nature』に発表した画期的な論文でした。彼らは「マイクロアレイ数千個の遺伝子について、それぞれがどれだけ活発に働いているかを一度に調べることができる最先端の検査技術です。」と呼ばれる技術を使って、乳がんの組織から何千もの遺伝子の発現パターン、つまりどの遺伝子がどれくらい「オン」になっているかを一度に調べたのです。
この研究で用いられた手法を「クラスター解析統計学的な方法を使って、似た特徴を持つデータを自動的にグループ分けする手法です。人間が先に基準を決めるのではなく、データ自体が自然なグループを示します。」と呼びます。これは統計学的な手法で、似たような遺伝子発現パターンがん細胞の中でどの遺伝子がどの程度活発に働いているかという、細胞の特徴を示すパターンのことです。を持つ腫瘍を自動的にグループ分けするものです。人間が「こういう基準で分けよう」と最初から決めるのではなく、データそのものが自然なまとまりを教えてくれる、いわばがん細胞自身が「私たちはこのグループです」と名乗り出るような方法です。
その結果、乳がんは大きく分けて4つの遺伝子発現パターンのグループに分かれることが明らかになりました。Luminal(ルミナル)タイプ、HER2-enriched(ハーツーエンリッチド)タイプ、Basal-like(ベーサルライク)タイプ、そしてNormal breast-like(ノーマルブレストライク)タイプです。この分類は、乳がんが見た目は同じ「乳がん」でも、分子レベルではまったく異なる病気であることを世界に知らしめました。
ソーリーらの分類と臨床への応用
ペロー先生の研究に続いて、同じくスタンフォード大学のソーリー先生が2001年に発表した論文では、ルミナルタイプがさらにルミナルA型とルミナルB型に細分化されることが示されました。この二つはどちらもホルモン受容体が陽性ですが、増殖のスピードや予後(治療後の経過の見通し)がかなり異なることが分かったのです。ルミナルA型はおとなしい性質を持ち予後が良好であるのに対し、ルミナルB型はやや活発に増殖する傾向があり、より積極的な治療が必要になることがあります。
こうした遺伝子発現に基づくサブタイプ分類は、乳がん研究において革命的な転換点となりました。しかし、一つ大きな問題がありました。遺伝子発現解析は非常に高度な設備と技術を必要とし、また検査費用も高額で時間もかかるため、日常の臨床現場でルーチンに行うことが難しかったのです。
遺伝子解析と免疫染色、二つのアプローチの違い
本質を捉える遺伝子発現解析
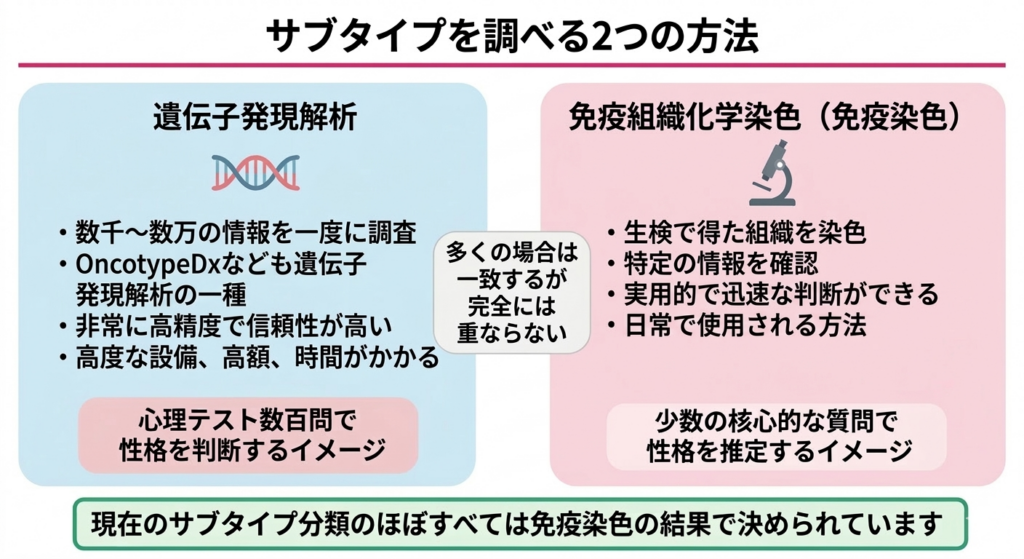
遺伝子発現によるサブタイプ分類は、がん細胞の内部で何が起きているかを包括的に見る方法です。数千から数万の遺伝子について、それぞれがどれほど活発に働いているかを調べ、そのパターンの全体像からタイプを判定します。この方法の強みは、がんの「本質的な顔つき」を捉えられる点にあります。
たとえるなら、人物の性格を判断するときに、何百もの質問からなる心理テストを受けてもらい、その回答パターン全体から総合的に人物像を描くようなものです。非常に精密で信頼性が高い反面、時間もコストもかかります。OncotypeDX(オンコタイプDX)やMammaPrint(マンマプリント)、PAM50といった商用の遺伝子検査キットは、この考え方を元にしていますが、OncotypeDXを除いて、すべての施設で気軽に行えるわけではありません。
臨床現場で活躍する免疫組織化学染色
一方、日常の診療では「免疫組織化学染色」、一般に「免疫染色」と呼ばれる方法でサブタイプを推定しています。これは、手術や生検(針で組織を採取する検査)で得られたがん組織の薄い切片を特殊な染色液で処理し、特定のタンパク質が細胞の中にあるかどうかを顕微鏡で確認する検査です。
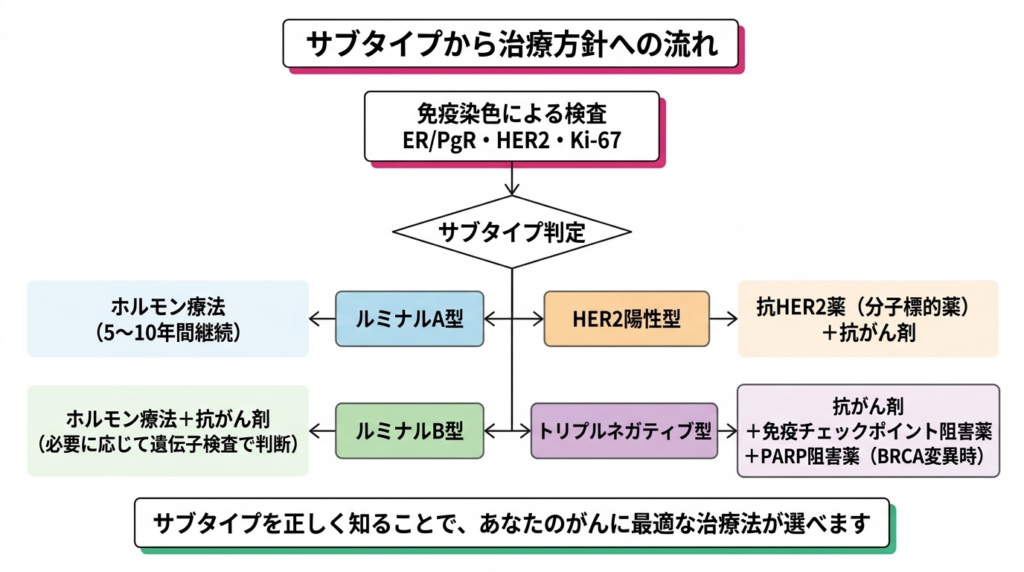
免疫染色で調べる主な項目は三つあります。一つ目はエストロゲン受容体(ER)卵胞ホルモンという女性ホルモンの信号を受け取るタンパク質です。これが陽性のがん細胞はホルモンによって成長が促進されています。とプロゲステロン受容体(PgR)黄体ホルモンという女性ホルモンの信号を受け取るタンパク質です。ER同様、陽性であればホルモン療法の効果が期待できます。の有無です。これらは女性ホルモンに反応するタンパク質で、陽性であればホルモン療法が効く可能性を示します。二つ目はHER2タンパク質がん細胞の増殖を促すシグナルに関わるタンパク質です。HER2が過剰にあると、がんの成長が加速する傾向があります。の過剰発現やHER2遺伝子の増幅です。HER2は細胞の増殖に関わるタンパク質で、これが過剰にあるタイプには分子標的薬が有効です。三つ目はKi-67がん細胞がどのくらいのスピードで分裂・増殖しているかを示す指標です。数値が高いほど、がん細胞が活発に増えていることを意味します。という増殖マーカーです。これはがん細胞がどれくらいの割合で分裂しているかを示す指標で、数値が高いほどがん細胞が活発に増えていることを意味します。
先ほどの人物の性格判断のたとえで言えば、免疫染色は「この人は外向的ですか?」「几帳面ですか?」「行動力がありますか?」という少数の核心的な質問だけで性格の大枠を推定するようなものです。すべてを知ることはできませんが、実用的で迅速な判断が可能です。現在の乳がんのサブタイプ分類のほぼ全てはこの免疫染色の結果によって決められていると考えて間違いありません。
二つのアプローチのずれと臨床的な意義
遺伝子発現解析による「本来のサブタイプ」と、免疫染色による「代理的なサブタイプ」は、多くの場合は一致しますが、完全に重なるわけではありません。たとえば、免疫染色でHER2陽性かつホルモン受容体陽性と判定された腫瘍の中には、遺伝子発現パターンで見るとルミナルB型に分類されるものもあれば、HER2-enriched型に分類されるものもあります。
また、いわゆる「トリプルネガティブER、PgR、HER2の3つのタンパク質がすべて陰性であるがんを指します。ホルモン療法と抗HER2薬が効かないため、治療の難易度が高いタイプです。」と呼ばれるタイプ(ER、PgR、HER2のいずれも陰性)は、遺伝子発現解析ではBasal-like型に分類されることが多いのですが、両者は完全には一致しません。トリプルネガティブのうち約20%はBasal-like型以外の遺伝子発現パターンを示し、逆にBasal-like型のうち一部はトリプルネガティブではないこともあります。
こうしたずれがあることを理解しておくことは大切ですが、日常臨床においては免疫染色による判定が治療方針の決定に十分な情報を提供しています。そのため、初期に行われていた遺伝子発現解析については、患者さん目線では忘れてもらってかまいません。遺伝子発現解析が追加で有用となるのは、特にルミナルタイプで抗がん剤を追加すべきかどうか判断に迷う場合などです。この点については、後ほど治療計画のところで改めて触れます。
乳がんのサブタイプ、それぞれの顔
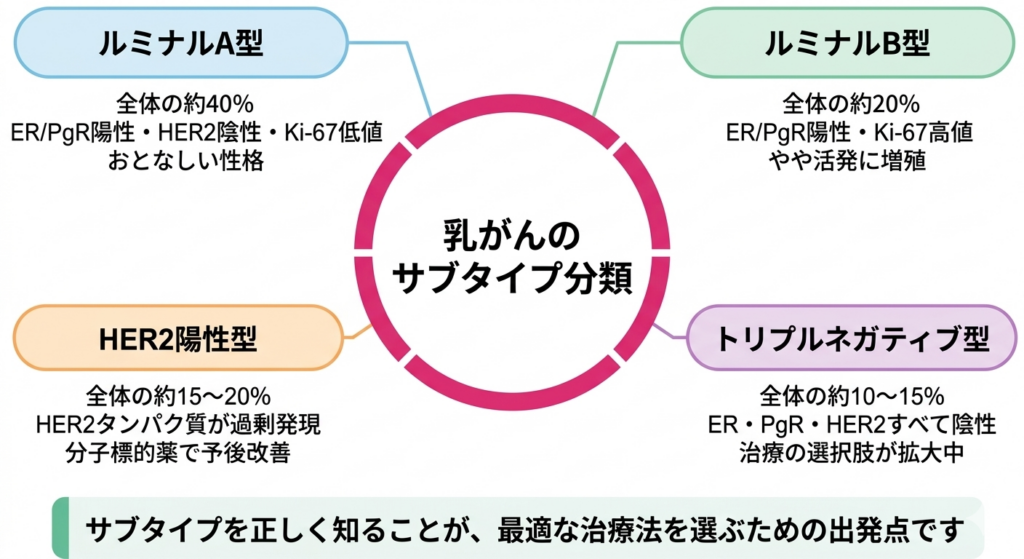
ルミナルA型:もっとも頻度が高く、おとなしい性格
乳がん全体の約40%を占めるのが、このルミナルA型です。「ルミナル」という名前は、乳腺の管腔(ルーメン)側の細胞に似た遺伝子発現パターンを持つことに由来しています。ホルモン受容体(ER、PgR)がともに陽性で、HER2は陰性、そしてKi-67の値が低いことが特徴です。
このタイプは増殖のスピードが緩やかで、他のサブタイプと比較すると予後が最も良好です。ホルモン療法への反応性が非常に高く、多くの場合、手術後のホルモン療法だけで十分な治療効果が得られます。抗がん剤を追加する必要がないケースも少なくありません。
ただし、「おとなしい」とはいっても油断はできません。ルミナルA型は他のタイプと比べて晩期再発初期治療後、5年以上経ってからがんが再び現れることです。ルミナルA型では長期間経過後の再発が起こりうるため、長期の治療継続が重要です。、つまり手術後5年、10年と経ってから再発することがあり得るタイプでもあります。そのため、ホルモン療法を5年間、場合によっては10年間継続することが推奨されることがあります。患者さんの中には「もう5年も薬を飲んでいるのに、まだ続けるのですか」と驚かれる方もいますが、このルミナルA型の特性を考えると、長期のホルモン療法には確かな根拠があるのです。

ルミナルB型:ホルモン受容体陽性だが、やや手ごわい
ルミナルB型は乳がん全体の約20%を占めます。ルミナルA型と同じくホルモン受容体が陽性ですが、Ki-67の値が高い、つまりがん細胞の増殖速度がより速いという違いがあります。また、HER2が陽性の場合もあり、その場合は「ルミナルB型(HER2陽性)」として区別されます。
ルミナルA型と比べると再発リスクがやや高く、ホルモン療法だけでは不十分なことがあるため、抗がん剤の追加が検討されることが多くなります。HER2が陽性であればルミナルHER2などと呼ぶ先生もいますが、今はホルモン受容体陽性かつ細胞増殖能力が早い、すなわちKi-67の値が高い乳がんを指すことが多いです。厳密には、ルミナルAとBを区別するためには先に述べた遺伝子発現解析が必要になるので、免疫染色のみでこれらを区別するのは難しい判断となります。
HER2陽性型:分子標的薬の登場で大きく変わった予後
HER2陽性型は乳がん全体の約15~20%を占めます。HER2というタンパク質が細胞表面に過剰に発現している、あるいはHER2遺伝子が増幅していることが特徴です。ホルモン受容体は陽性・陰性ともにHER2陽性であれば、HER2タイプと呼ばれることが現在では多いです。
かつて、HER2陽性の乳がんは非常に予後が悪いタイプとして恐れられていました。細胞の増殖シグナルが常に「オン」になっているような状態で、がんが活発に成長するためです。しかし、1998年にトラスツズマブ(商品名ハーセプチン)という分子標的薬が登場して以来、HER2陽性乳がんの治療成績は劇的に改善しました。この薬はHER2タンパク質にピンポイントで結合し、がん細胞の増殖シグナルをブロックします。
現在では、トラスツズマブに加えてペルツズマブ(パージェタ)やトラスツズマブ エムタンシン(カドサイラ)、さらにはトラスツズマブ デルクステカン(エンハーツ)など、複数の抗HER2薬が使用可能です。これらの薬の登場により、HER2陽性乳がんの5年生存率治療開始から5年後に生存している患者さんの割合のことです。がんの治療成績を評価する際の重要な指標として使われます。は、分子標的薬がなかった時代と比べて飛躍的に向上しました。ある意味で、サブタイプ分類の恩恵をもっとも受けたのがHER2陽性の患者さんと言えるかもしれません。
トリプルネガティブ型:治療の選択肢が広がりつつある
トリプルネガティブ乳がんは全体の約10~15%を占め、ER、PgR、HER2のいずれも陰性であるために「トリプルネガティブ(三つとも陰性)」と名付けられています。ホルモン療法も抗HER2療法も効かないため、従来は抗がん剤が唯一の薬物療法でした。
このタイプは比較的若い年齢で発症することが多く、また増殖速度が速い傾向があります。再発する場合は早期に起こりやすい一方で、治療が奏功して一定期間を無再発で過ごすことができれば、その後の再発リスクは年数とともに低下していくという特徴もあります。つまり、最初の数年間をしっかり乗り越えることが特に重要なタイプと言えます。
近年、トリプルネガティブ乳がんの治療は大きな進歩を遂げています。免疫チェックポイント阻害薬免疫細胞ががん細胞を攻撃するのを邪魔するブレーキを外す薬です。体の免疫力でがんと戦うようにサポートする新しい治療法です。(ペムブロリズマブなど)と抗がん剤の併用療法や、BRCA遺伝子変異遺伝性乳がんの原因となる遺伝子の異常です。この変異がある患者さんには、通常と異なる治療選択肢(PARP阻害薬など)が使える場合があります。を持つ患者さんに対するPARP阻害薬BRCA遺伝子変異を持つがん細胞の修復機能を妨害し、がん細胞を死滅させる薬です。トリプルネガティブ乳がんの一部の患者さんに有効です。(オラパリブなど)の有効性が臨床試験で示され、実際の治療に導入されています。さらに、抗体薬物複合体であるトラスツズマブ デルクステカンがHER2低発現のトリプルネガティブ乳がんにも有効であることが示され、これまで「HER2陰性」として一括りにされていた腫瘍の中にも、新たな治療の道が開けつつあります。
BRCA遺伝子変異について少し補足しますと、これは遺伝性乳がんの原因として知られる遺伝子の変異です。トリプルネガティブ乳がんの患者さんの中には、このBRCA変異を持っている方が一定の割合で含まれています。変異の有無を調べることで、PARP阻害薬という新しい治療薬が使えるかどうかが判断できるため、トリプルネガティブと診断された場合にはBRCA遺伝子検査についても主治医と相談されることをお勧めします。
ここまで、乳がんが4つのサブタイプに分類される理由と、それぞれのタイプがどのような特徴を持っているのかについてお伝えしてきました。では、実際にこのサブタイプの違いが、患者さんの治療にどのような影響をもたらすのでしょうか。後編では、サブタイプごとに異なる治療戦略と、ご自身のタイプを知るための検査方法についてご説明します。
📖 乳がんサブタイプ別の最新治療 〜 初期治療編(1/10)
